Тел ба миокардийн шигдээсийн ялгавартай оношлогоо. Миокардийн шигдээсийн ялгавартай оношлогоо. Биеийн ялгавартай оношлогоо
Эмнэлгийн эмчилгээний тэнхим №2
Ялгаварлан оношлох ба
уушигны тромбоэмболизмын эмчилгээ
артериуд
ЛЕКЦ
6, 7-р курсын оюутнуудад зориулсан
Анагаах ухааны факультет (цагийн боловсрол)
Проф. Р.А. Давлетшин
Уушигны эмболийн ялгавартай оношлогоо, эмчилгээ.
Практик дасгал хийх атласАнагаахын 6-р курсын оюутнууд
факультет (хагас цагийн
сургалт) Уушигны эмболи (PE) - бөглөрөл
уушигны артерийн их бие эсвэл гол салбарууд
венийн судсанд үүссэн тромбо хэсгүүд
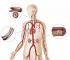
системийн эргэлт буюу баруун танхимууд
зүрхийг ба гүйдэлээр уушигны артери руу оруулдаг
цус.
PE нь эмнэлэгт хэвтэх гол шалтгаануудын нэг юм.
нас баралт, хөгжлийн бэрхшээл. TELA эзэлдэг
нас баралтын хамгийн түгээмэл шалтгаануудын дунд гуравдугаар байр,
хоёр дахь нь гэнэтийн үхлийн шалтгаануудын нэг бөгөөд мөн
Эмнэлэгт нас баралтын хамгийн түгээмэл шалтгаан.
Жил бүр хүн амын 0.1% нь PE-ийн улмаас нас бардаг. Заримдаа үүнийг ялгахад хэцүү байдаг
тромбоэмболизм ба орон нутгийн
уушигны систем дэх тромбоз
артериуд, тиймээс тэдгээрийг авч үздэг
нэг шинж тэмдгийн цогцолбор хэлбэрээр.
ТӨВШӨГИЙН ӨВГӨГЧИД
Европын кардиологийн нийгэмлэгийн мэргэжилтнүүд PE-ийг сургалтын явцын хүнд байдлаас хамааран ангилахыг санал болгов.
Өвчтөнүүд байгаа бол PE нь их хэмжээний гэж тооцогддогкардиоген шок үүсэх ба/эсвэл
гипотензи (систолын цусны даралт 90 мм-ээс бага буурах).
Hg эсвэл 40 мм м.у.б-ээр буурсан байна. болон бусад эх сурвалжаас
15 минутаас дээш үргэлжилдэг, хамааралгүй түвшин
гиповолеми, сепсис, хэм алдагдал). Их хэмжээний TELA
50% -иас дээш.
Массив бус PE нь өвчтөнд оношлогддог
тодорхой шинж тэмдэггүй тогтвортой гемодинамик
баруун ховдлын дутагдал. Их хэмжээний бус TELA
уушигны судасны бөглөрөлтэй хамт хөгждөг
50% -иас бага.
Нөхцөл байдал нь их бус PE-тэй өвчтөнүүдийн дунд
баруун ховдолын гипокинезийн шинж тэмдгийг тодорхойлох
(эхокардиографийн үед) ба тогтвортой
гемодинамикийн хувьд дэд бүлэг нь ялгагдана - дэд массив
ТЕЛА. Submassive PE нь бөглөрөлтэй хамт хөгждөг
Хөгжлийн хүнд байдлаас хамааран PE-ийн дараах хэлбэрүүд ялгагдана: - цочмог - гэнэт үүсэх, өвчүүний ард өвдөх, амьсгал давчдах, цусны даралт буурах,
Хөгжлийн хүнд байдлаас хамааран дараахь хэлбэрүүдийг ялгадагТЕЛА:
- цочмог - гэнэт үүсэх, цээжээр өвдөх,
амьсгал давчдах, цусны даралт буурах, шинж тэмдэг илэрдэг
уушигны цочмог судас, магадгүй хөгжиж байна
бөглөрөлт шок;
- субакут - амьсгалын замын явц ба
баруун ховдлын дутагдал, тромбины шигдээсийн уушигны хатгалгааны шинж тэмдэг;
- архаг, давтагдах - давтагдах
амьсгал давчдах, тромбины шигдээсийн шинж тэмдэг илэрдэг
уушгины хатгалгаа, гадаад төрх байдал, явц
сарын тэмдэг бүхий зүрхний архаг дутагдал
хурцадмал байдал, шинж тэмдгүүдийн илрэл, явц
архаг уушигны корей.
PE-ийн эмнэлзүйн ангилал
1)2)
3)
4)
5)
6)
аянга хурдан (эсвэл синкоп);
цочмог (хурдан), үхлийн эхлэлтэй
хэдэн арван минутын турш;
дэд цочмог (удаан), эхлэлтэй
хэдхэн цаг эсвэл өдрийн дотор үхэх;
архаг, хэд хэдэн үед
сар эсвэл өдөр урагшилдаг
баруун ховдлын дутагдал;
төрөл бүрийн ангижрах дахилт
үргэлжлэх хугацаа ба олон
дахилт;
арилгасан эсвэл жижиг
Уушигны эмболизмын үндсэн эмнэлзүйн хам шинжүүд
зүрхний синдром:- цусны эргэлтийн цочмог дутагдал;
- бөглөрөлт шок (20-58%);
- уушигны цочмог хам шинж;
- angina өвдөлттэй төстэй;
- тахикарди.
Уушигны гялтангийн хам шинж:
- амьсгал давчдах;
- ханиалгах;
- цус алдалт;
- гипертерми.
Тархины синдром:
- ухаан алдах;
- таталт.
Бөөрний синдром:
- олигоанури.
Хэвлийн хам шинж:
- Баруун гипохонрон дахь өвдөлт.
PE-ийн оношлогоо
Хэрэв PE-ийг сэжиглэж байгаа бол шийдэх шаардлагатайДараахь оношлогооны ажлууд:
эмболизм байгаа эсэхийг баталгаажуулах;
тромбоэмболизмыг илрүүлэх
уушигны судаснууд;
эмболийн гэмтлийн хэмжээг тодорхойлох
уушигны судасны давхарга;
том болон гемодинамикийн төлөвийг үнэлэх
цусны эргэлтийн жижиг тойрог;
эмболизмын эх үүсвэрийг тодорхойлох, магадлалыг үнэлэх
түүний дахилт.
PE-ийн заавал хийх судалгаа (бүх өвчтөнд хийсэн)
артерийн цусны хийн судалгаа,электрокардиограмын бүртгэл - ЭКГ,
цээжний рентген зураг,
эхокардиографи,
перфузийн сцинтиграфи
уушиг/спираль компьютержсэн
томограф,
хэт авианы процедур
хөлний гол судлууд,
D-dimer-ийн тодорхойлолт);
Үзүүлэлтийн дагуу судалгаа хийнэ
ангиопульмонографи,даралтын хэмжилт
зөв хэлтсийн хөндийгүүд
зүрх сэтгэл,
тодосгогч флебографи PE-тэй ЭКГ. McGinn-White хам шинж: S1Q3T3
EchoCG нь дараах шинж тэмдгүүд илэрвэл PE-ийн оношийг шууд бусаар баталгаажуулж чадна: гипокинези ба нойр булчирхайн тэлэлт; хооронд парадокс хөдөлгөөн
Эхокардиографи нь шууд бусаар баталгаажуулах боломжтойдараах тохиолдолд PE оношлох
шинж тэмдэг: гипокинези ба нойр булчирхайн тэлэлт;
парадокс хөдөлгөөн
ховдол хоорондын таславч;
трикуспид дутагдал;
амьсгалын дутагдал/багасалт
доод хөндийн венийн уналт; тэлэлт
ЛА; PH-ийн шинж тэмдэг; хөндийн тромбоз
баруун тосгуур ба ховдол. Чадах
перикардийн шүүдэсжилтийг илрүүлэх.
Цусыг баруунаас зүүн тийш чиглүүлэх
зууван цонхыг нээх.
PE дахь эхокардиографи
Уушигны шингээлтийн сцинтиграфи (PSL).
Энэ арга нь захын дүрслэлд суурилдагмакроагрегатыг ашиглан уушигны судасны ор
99 mTc шошготой хүний альбумин. Согогуудын хувьд
Эмболийн гаралтай цусны урсгал нь онцлог шинж чанартай: тодорхой
дүрслэл, гурвалжин хэлбэр, байршил,
өртсөн хүмүүсийн цусны хангамжийн бүсэд тохирох
хөлөг онгоц (хувьцаа, сегмент); ихэвчлэн олон байдаг
цусны урсгалын гажиг. Цусны урсгалыг илрүүлэх үед
дэлбээ эсвэл бүх уушгийг хамарсан гажиг;
Синтиграфийн өвөрмөц байдал 81% (өндөр
PE-ийн магадлалын зэрэг). Зөвхөн сегментийн оршихуй
согог нь энэ үзүүлэлтийг 50% хүртэл бууруулдаг (дундж
PE-ийн магадлалын зэрэг). ба дэд сегмент - 9% хүртэл
(PE-ийн магадлал бага). PSL зөвшөөрөхгүй
тромбоэмболизмын яг байршлыг тогтоох;
Учир нь энэ нь цусаар хангадаг хэсгийг илчилдэг
нөлөөлөлд өртсөн хөлөг онгоц биш харин өртсөн хөлөг онгоц.
Судасны тодосгогчтой спираль компьютер томографи (SCT). Энэ арга нь LA дахь тромби, түүнчлэн өөрчлөлтийг төсөөлөх боломжийг олгодог
Спираль компьютерийн томографи(SCT) судасны тодосгогчтой. Энэ
Энэ арга нь тромби үүсэхийг харуулах боломжийг олгодог
LA, түүнчлэн уушигны өөрчлөлтөөс үүдэлтэй
цээжний бусад өвчин
(хавдар, судасны гажиг,
ангиосаркома) илэрч болно
PSL-ийн перфузийн согогууд эсвэл согогууд
APG-ээр дүүргэх. Оношлогооны шалгуур
Эдгээр судалгаагаар эмболи нь ижил төстэй байдаг
APG дахь хүмүүс. Үүний мэдрэмж
арга нь эмболийн нутагшуулалтад илүү өндөр байдаг
том оврын нисэх онгоцонд болон мэдэгдэхүйц бага байна
дэд сегментийн гэмтэл ба жижиг
артериуд.
APG харуулав
тодорхойгүй сцинтиграфийн үр дүнуушиг
флеботромбозын шинж тэмдэг илрээгүй
хэт авиан шинжилгээний үр дүн
судалгаа (хэт авиан), флебографи бүхий
хөгжлийн эмнэлзүйн сэжиг
TELA;
барих тухай шийдвэр
цочмог өвчтэй өвчтөнүүдэд тромбоэмболэктоми
cor pulmonale ба/эсвэл кардиоген
цочрол
давтагдах PE;
гепарин болон бүс нутгийн захиргаа
тромболитик эмүүд (ялангуяа
цус алдах өндөр эрсдэлтэй).
1. Судасны хөндийгөөр дүүргэх гажиг нь PE-ийн хамгийн түгээмэл ангиографийн шинж тэмдэг юм. Согог нь цилиндр хэлбэртэй эсвэл байж болно
1. Савны хөндийгөөр дүүргэх гажиг - хамгийн ихPE-ийн өвөрмөц ангиографийн шинж тэмдэг.
Согог нь цилиндр хэлбэртэй байж болно
том диаметртэй, харуулж байна
илиокавал дахь тэдгээрийн анхдагч формац
сегмент.
2. Савыг бүрэн бөглөрөх (судасыг "тайрах",
түүний ялгаатай байдлыг зөрчих). Их хэмжээний PE-тэй
энэ шинж тэмдэг нь дэлбээний артерийн түвшинд байна
тохиолдлын 5% -д, илүү олон удаа (45%) ажиглагддаг
дэлбээний артерийн түвшинд олдсон;
-д байрлах тромбоэмболийн дистал
уушигны гол артери.
Цусан дахь D-dimer-ийг тодорхойлох. Венийн тромбоз бүхий ихэнх өвчтөнүүдэд эндоген фибринолиз ажиглагддаг бөгөөд энэ нь венийн судсыг устгахад хүргэдэг.
Цусан дахь D-dimer-ийг тодорхойлох. Ихэнхвенийн тромбоз бүхий өвчтөнүүд ажиглагдсан
үүсгэдэг эндоген фибринолиз
D-dimer үүсэх замаар фибриныг устгах.
дахь D-dimer-ийн түвшинг нэмэгдүүлэх мэдрэмж
Гэсэн хэдий ч DVT/PE-ийн оношлогоо 99% хүрдэг
өвөрмөц байдал нь зөвхөн 55%, учир нь
D-dimer-ийн түвшин зүрхний шигдээсээр нэмэгдэж болно
миокарди, хорт хавдар, цус алдалт, халдвар. дараа
мэс заслын оролцоо болон бусад
өвчин. D-dimer-ийн хэвийн түвшин
(500 мкг / л-ээс бага) сийвэн дэх (үр дүнгийн дагуу
фермент холбоот дархлааны сорил ELISA) нь зөвшөөрнө
гэсэн таамаглалыг үгүйсгэхийн тулд 90% -иас илүү нарийвчлалтай
PE байгаа эсэх
DVT-ийн оношийг батлах "алтан стандарт" бол тодосгогч флебографи бөгөөд энэ нь байгаа эсэхийг, яг нутагшуулах боломжийг олгодог.
"алтан стандарт"-ын хувьдDVT-ийн оношийг баталгаажуулах явдал юм
тодосгогч флебографи,
оршихуйг тогтоох
нарийн нутагшуулах,
венийн тромбозын тархалт.
Ileocavography нь зайлшгүй шаардлагатай
асуудлыг шийдвэрлэх судалгаа
cavafilter суулгац.
DVT-ийг оношлох хамгийн мэдээлэл сайтай инвазив бус аргууд бол дуплекс хэт авиан болон доплерографи юм. Хэт авиан дээр тромбозын шинж тэмдэг илэрдэг
Хамгийн мэдээлэл сайтай инвазив бус аргуудDVT-ийн оношлогоо нь дуплекс хэт авиан ба
доплерографи. Тромбозын шинж тэмдэг
хэт авиан шинжилгээ: хананы зөрүүд байдал
даралтын дор судлууд, хамт echogenicity нэмэгдсэн
хөдөлж буй цустай харьцуулахад цусны урсгалын дутагдал
нөлөөлөлд өртсөн хөлөг онгоцонд. DVT шалгуур
Доплер хэт авиан нь: үгүй
эсвэл цусны урсгал буурсан, үгүй эсвэл
амьсгалын замын шинжилгээний үед цусны урсгал сулрах;
хөлийг дисталаар шахах үед цусны урсгал нэмэгддэг
судалж буй сегмент, ретроградын дүр төрх
хөлийг илүү ойртуулах үед цусны урсгал
судалж буй сегмент.
Эхний шатанд PE-ийн эмнэлзүйн магадлалыг үнэлдэг бөгөөд энэ нь өвчтөнд дараахь зүйлийг тодорхойлоход үндэслэдэг: 1) VTE-ийн эрсдэлт хүчин зүйл, 2) амьсгал давчдах/тахипноэ, pl.
Эхний алхам бол эмнэлзүйн байдлыг үнэлэх явдал юмтодорхойлоход үндэслэсэн PE-ийн магадлал
өвчтөн: 1) FR VTE, 2) амьсгал давчдах / тахипноэ, гялтангийн
өвдөлт эсвэл цус алдалт ба 3) хасах (дээр
ЭКГ ба цээжний рентген зураг)
PE-тэй төстэй синдромууд.
Өвчин илрэх өвчтөнүүд
Цусны эргэлтийн уналт, нойр булчирхайн цочмог дутагдал үүсэх нь өндөр бүлгийн бүлэгт багтдаг.
PE-ийн эмнэлзүйн магадлал (их хэмжээний). At
бага, дунд эмнэлзүйн магадлалыг явуулдаг
D-dimer-ийн судалгаа. Сөрөг үр дүн
шинжилгээ нь PE-ийг хасах боломжийг олгодог.
Хоёр дахь шатанд судалгаа хийдэг. PE-ийн оношийг баталгаажуулах. хөлний эмболийн гэмтлийн нутагшуулалт, цар хүрээг тодорхойлох
Хоёр дахь шатанд судалгаа хийдэг.PE-ийн оношийг баталгаажуулах.
эмболийн байршил, хэмжээг тодорхойлох
уушигны артерийн гэмтэл
(PSL, APG эсвэл PA тодосгогчтой SCT);
гемодинамикийн эмгэгийн ноцтой байдлыг үнэлэх
цусны эргэлтийн жижиг, том тойрог
(EchoCG); эмболизацийн эх үүсвэрийг тогтоох
(судасны хэт авиан, ileocavography - ICG).
Хэрэв PE-ийг сэжиглэж байгаа бол шалгалтын өмнө болон шалгалтын явцад хийхийг зөвлөж байна
хатуу орондоо амрахPE дахин давтагдахаас урьдчилан сэргийлэх;
венийн катетержуулалт
дусаах эмчилгээ;
10,000 нэгж судсаар bolus тарилга
гепарин;
хамрын катетерээр хүчилтөрөгчөөр амьсгалах;
нойр булчирхайн дутагдлын хөгжил ба / эсвэл
кардиоген шок - томилгоо
добутаминыг судсаар тарих,
реополиглюкин, уушгины хатгалгааны зүрхний шигдээс - антибиотик.
PE-ийн эмчилгээний зөвлөмж: 1. PE-тэй ихэнх өвчтөнүүдэд системийн фибринолитик эмчилгээ хийхийг зөвлөдөггүй (1А зэрэг). Санал болгох
PE-ийн эмчилгээний талаархи зөвлөмжүүд:1. PE-тэй ихэнх өвчтөнүүдэд системчилсэн
фибринолитик эмчилгээ (1А зэрэг). Хэрэглээг хязгаарлахыг санал болгож байна
системийн тромболиз нь зөвхөн тогтворгүй өвчтөнүүдэд
гемодинамик (2B зэрэг), баруун ховдолын үйл ажиллагааны алдагдал боломжтой
tenecteplase-ийн удирдлага.
2. Орон нутгийн транскатетер фибринолитик эмчилгээг бүү хэрэглээрэй
(1С градус).
3. Фибринолитик эмчилгээ хийлгэж буй PE-тэй өвчтөнд.
богино хугацааны фибринолитикт давуу эрх олгохыг санал болгож байна
горимууд (2С градус).
4. PE-тэй ихэнх өвчтөнд уушигны эмболэктоми хийхийг зөвлөдөггүй.
артериуд (1С зэрэг). Зарим хүнд өвчтэй өвчтөнүүдэд
фибринолитик хангалттай хугацаа үлдээдэггүй нөхцөл байдал
эмчилгээ, уушигны эмболэктоми заалттай (2C зэрэг).
5. Антикоагулянтын эсрэг заалт эсвэл хүндрэлтэй өвчтөнд
эмчилгээ, түүнчлэн хангалттай байсан ч давтан тромбоэмболизм
антикоагулянт эмчилгээ, доод кава шүүлтүүр суурилуулахыг зөвлөж байна
(2С градус).
БЭ-ээс удаан хугацаанд урьдчилан сэргийлэх зөвлөмж: 1. Эрсдэлт хүчин зүйл нь сэргээгдэх PE-ийн анхны тохиолдол бүхий өвчтөнүүдэд урт хугацааны
PE-ээс удаан хугацаагаар урьдчилан сэргийлэх зөвлөмжүүд:1. Урвалттай PE-ийн анхны тохиолдол бүхий өвчтөнүүдэд
эрсдэлт хүчин зүйлс нь урт хугацааны эмчилгээ хийхийг зөвлөж байна
6 сарын турш шууд бус антикоагулянтууд (1А зэрэг).
2. Идиопатик PE-ийн анхны тохиолдол бүхий өвчтөнүүдэд
дор хаяж 12 удаа шууд бус антикоагулянтаар эмчлэхийг зөвлөж байна
сар, гэхдээ насан туршдаа ашиглах шаардлагатай (1А анги).
Шууд бус антикоагулянтуудын эмчилгээний зорилго нь INR-ийг хадгалах явдал юм
(INR) 2.5 (2.0-3.0 муж) (1А зэрэг).
3. Өндөр эрчимтэй эмчилгээний горимыг зөвлөдөггүй
шууд бус антикоагулянтууд (INR хүрээ 3.1-4.0)
(1А зэрэг). Шууд бус эмчилгээ хийхийг зөвлөдөггүй.
бага эрчимтэй антикоагулянтууд (INR 1.5-аас
1.9) (1А зэрэг).
Одоогийн байдлаар LMWH (бага молекул жинтэй гепарин) нь их хэмжээний бус PE-ийн эмчилгээнд ашиглагддаг бөгөөд энэ нь UFH (фракцилаг бус гепарин) -аас дутахгүй.
Одоогоор массын бус эмчилгээндTELA-г LMWH (бага молекул жинтэй) хэрэглэдэг
гепарин), UFH-ээс доогуур биш
(фракцилагдаагүй гепарин)
үр ашиг, аюулгүй байдал, гэхдээ
үүсгэх магадлал хамаагүй бага
тромбоцитопени ба шаардлагагүй
лабораторийн үзүүлэлтүүдийн хяналт,
тромбоцитын тооноос бусад.
LMWH-ийг өдөрт 2 удаа арьсан дор тарина
5 ба түүнээс дээш хоногийн хугацаанд:
эноксапарин 1 мг/кг (100 IU). надропарин
кальци 86 IU / кг, далтепарин 100-120 IU / кг.
Гепарин эмчилгээний 1-2 дахь өдрөөс (UFH, LMWH) шууд бус антикоагулянтуудыг (варфарин, синкумар) хүлээгдэж буй дэмжлэгт тохирсон тунгаар тогтооно.
Гепарин эмчилгээг (UFH, LMWH) 1-2 дахь өдрөөс эхлэн тогтоодог.шууд бус антикоагулянтууд (варфарин, синкумар).
тэдний хүлээгдэж буй тунгаар
арчилгааны тун (5 мг варфарин, 3 мг
синкумара). Мансууруулах бодисын тунг харгалзан сонгоно
INR-ийн мониторингийн үр дүн, аль
хүртэл өдөр бүр тодорхойлогддог
түүний эмчилгээний үнэ цэнэ (2.0-3.0), дараа нь 2-3 удаа
эхний 2 долоо хоногт долоо хоногт, дараа нь 1
хамааран долоо хоногт нэг удаа буюу түүнээс бага (сард нэг удаа).
үр дүнгийн тогтвортой байдал.
Шууд бусаар эмчилгээний үргэлжлэх хугацаа
антикоагулянтууд нь VTE-ийн шинж чанар, байгаа эсэхээс хамаарна
ФР.
Тромболитик эмчилгээ (TLT) нь их хэмжээний болон их хэмжээний PE-тэй өвчтөнүүдэд зориулагдсан байдаг. Үүнийг хөгжүүлснээс хойш 14 хоногийн дотор удирдаж болно
Тромболитик эмчилгээг (TLT) зааж өгнөуушигны том ба том том эмболи бүхий өвчтөнүүд.
Үүнээс хойш 14 хоногийн дотор томилж болно
өвчний хөгжлийн үе, гэхдээ
эмчилгээний хамгийн их үр нөлөө ажиглагдаж байна
эрт тромболизтэй (in
дараагийн 3-7 хоногт).
Заавал биелүүлэх нөхцөл
TLT нь: найдвартай баталгаажуулалт
оношлогоо (PSL, APH), боломж
лабораторийн хяналтын хэрэгжилт.
Мэс заслын эмболэктоми нь их хэмжээний PE, TLT-ийн эсрэг заалттай, эрчимтэй эмийн эмчилгээний үр дүнгүй тохиолдолд зөвтгөгддөг.
Мэс заслын эмболэктоми үндэслэлтэйих хэмжээний PE байгаа тохиолдолд,
TLT-ийн эсрэг заалт ба үр ашиггүй байдал
эрчимт эмнэлгийн тусламж болон
тромболиз. Хамгийн сайн нэр дэвшигч
хагалгаа нь нийт нийлбэртэй өвчтөн юм
LA-ийн их бие болон гол мөчрүүдийн бөглөрөл.
Эмболэктомийн мэс заслын нас баралт
20-50% байна. хувилбар
мэс заслын оролцоо юм
арьсан доорх эмболэктоми эсвэл катетер
тромбоэмболийн хуваагдал.
Кава шүүлтүүр суулгац (KF)
антикоагулянт эмчилгээний эсрэг заалтуудэсвэл хүнд хэлбэрийн цусархаг хүндрэлүүд
түүний хэрэглээ;
давтагдах PE эсвэл проксимал
арын дэвсгэр дээр флеботромбозын тархалт
хангалттай антикоагулянт эмчилгээ;
их хэмжээний TELA;
LA-аас тромбоэмболэктоми;
сунгасан хөвөгч тромбо
ileocaval венийн сегмент;
PE багатай өвчтөнүүдэд
зүрх судасны нөөц ба хүнд PH;
Жирэмсэн эмэгтэйчүүдийн PE нь эмчилгээний нэмэлт хэрэгсэл болгон
гепарин эсвэл эсрэг заалтууд
антикоагулянт хэрэглэх.
PE-ийн таамаглал
Эрт оношлох, хангалттайихэнх тохиолдолд эмчилгээний прогноз (илүү
PE-тэй өвчтөнүүдийн 90% нь эерэг байдаг.
Нас баралт нь ихэвчлэн тодорхойлогддог
зүрх, уушигны суурь өвчин
үнэндээ TELA. Гепарин эмчилгээтэй 36%
шингээлтийн сцинтиграмм дээрх согогууд
уушиг нь 5 хоногийн дотор алга болдог. 2-р сарын эцэс гэхэд
долоо хоногт согогийн 52% алга болсон гэж тэмдэглэжээ.
3-р жилийн эцэс гэхэд - 73%, эхний жилийн эцэс гэхэд - 76%.
Артерийн гипоксеми ба өөрчлөлт
Рентген зураг арилах тусам алга болдог
ТЕЛА. Их хэмжээний эмболи, нойр булчирхайн дутагдал, артерийн гипотензи бүхий өвчтөнүүдэд
эмнэлгийн нас баралт өндөр хэвээр байна
(32%). Архаг PH нь түүнээс бага хугацаанд хөгждөг
Өвчтөнүүдийн 1%.
Кардиалгиа (K) нь өдөр тутмын практикт хамгийн түгээмэл шинж тэмдэг (хам шинж) юм. K нь зүрхний жинхэнэ эмгэгтэй холбоогүй олон тооны өвчний илрэл юм. K нь ихэвчлэн зүрхний бүсэд өвдөлт гэж ойлгогддог бөгөөд энэ нь angina pectoris-аас онцлог шинж чанараараа ялгаатай байдаг. Оношийг тодруулах хүртэл цээжний зүүн талын аливаа өвдөлтийг K гэж үзэж болно.
ЦЭЭЖ ӨВДӨЛТИЙН ШАЛТГААНЫ АНГИЛАЛ
Өнөөг хүртэл эмч нар зүрхний бүсэд өвдөлт үүсгэдэг олон янзын шалтгааныг бүрэн тодорхойлж чадаагүй байна. Нозологийн болон эрхтнүүдийн зарчмын дагуу өвдөлтийн хам шинжийг бүлэглэх нь өдөр тутмын практик ажлын хэрэгцээнд хамгийн тохиромжтой юм шиг санагддаг. Уламжлал ёсоор дараахь бүлгүүдийг ялгаж салгаж болно.
I. Өвчтөний амь насанд шууд аюул учруулах цочмог өвдөлт (тэвчихийн аргагүй өвдөлт):
Цочмог миокардийн шигдээс;
Angina pectoris-ийн удаан хугацааны дайралт;
Уушигны эмболи;
аяндаа үүсэх пневмоторакс;
Аортын аневризмыг задлах, түүнчлэн пневмомедиастинит, хуурай гялтангийн үрэвсэл, үе үе өвчин гэх мэт.
II. Хоргүй өвчний улмаас удаан үргэлжилсэн, давтагдах өвдөлт:
Зүрх судасны тогтолцооны өвчин (angina pectoris, титэм судасны бус өвчин, мэдрэлийн цусны эргэлтийн дистони болон бусад);
Амьсгалын замын өвчин;
Яс-булчингийн тогтолцооны өвчин;
Улаан хоолой болон ходоод гэдэсний замын бусад эрхтнүүдийн өвчин (II бүлгийн өвчний илүү нарийвчилсан жагсаалт)
III. Өвдөлт, гарал үүсэл нь тодорхойгүй, титэм артерийн өвчний хэвийн бус хувилбарууд.
ҮНДСЭН ЯЛГАРСАН ЗАБЫН ДЭМЖИХ ОНЦЛОГ.
Цочмог миокардийн шигдээс (AMI)
Өвдөлтийн шинж чанар: хүчтэй ретростерналь эсвэл цээжийг бүхэлд нь атгах, байгальд шатаж, нитроглицеринээр арилдаггүй.
Анамнез: ихэвчлэн анамнезийн мэдээлэл байдаггүй боловч маргаангүй "титэм судасны" анамнез (angina pectoris) боломжтой байдаг.
Эмнэлзүйн шинж тэмдэг: хэм алдагдал, цочрол, зүүн ховдлын цочмог дутагдал (уушигны хаван) үүсэх боломжтой.
Лабораторийн мэдээлэл: лейкоцитоз, креатин фосфокиназа (CPK), лактат дегидрогеназа (LDH), цус, шээсний миоглобин, цусан дахь сахарын "стресс" -ийн идэвхжил нэмэгдсэн.
Хэрэгслийн өгөгдөл: ЭКГ, ST сегментийн өсөлт, эмгэгийн Q долгион эсвэл QS цогцолбор дээр.
СУРТАЛСАН АНГИНА (15-30 минутаас дээш) (C)
Өвдөлтийн шинж чанар: ижил (дээрээс харна уу).
Анамнез: ижил (дээрхийг үзнэ үү).
Эмнэлзүйн шинж тэмдэг: цусны даралт ихсэх, тахикарди, хэмнэл алдагдах, ховор тохиолддог - уналт.
Объектив өгөгдөл: өвөрмөц бус.
Лабораторийн мэдээлэл: цусны шинжилгээ, биохимийн үзүүлэлтүүдэд өөрчлөлт ороогүй байна.
Хэрэгслийн мэдээлэл: зарим өвчтөнд ST сегментийн бууралт, Т долгионы урвуу.
Спонтани пневмоторакс (SP)
Өвдөлтийн шинж чанар: хамгийн хурц, гэнэт үүсдэг, голчлон цээжний хажуугийн хэсгүүдэд үүсдэг.
Түүх: ихэвчлэн "уушигны" урт удаан түүхтэй. Эмнэлзүйн шинж тэмдэг: амьсгал давчдах шинж тэмдэг илэрдэг. Объектив өгөгдөл: тахипноэ, гүехэн амьсгал, пневмоторакс талын тимнанит, нэг газар амьсгалын чимээ байхгүй.
Хэрэгслийн өгөгдөл: флюроскопи, гялтангийн хөндийд агаар, уушиг уналт; медиастиныг эрүүл тал руу шилжүүлэх.
Уушгины АРТЕРИЙН Тромбоэмболизм (PE)
Өвдөлтийн шинж чанар: том хонгилын эмболи бүхий retrosternal эсвэл parasternal, захын гэмтэлтэй цээжний хажуугийн хэсгүүд, заримдаа өвдөлт нь хүчтэй биш байдаг.
Анамнез: архаг тромбофлебит, мэс заслын дараах үе, магадгүй цочмог эхлэл ("түүх байхгүй"), заримдаа хорт хавдар.
Эмнэлзүйн шинж тэмдгүүд: амьсгал давчдах, ихэвчлэн цочрол, хожуу цус алдалт.
Объектив өгөгдөл: уушигны артерийн дээгүүр систолын шуугиан гарч болзошгүй.
Лабораторийн мэдээлэл: лейкоцитоз.
Хэрэгслийн өгөгдөл: баруун зүрхний цочмог хэт ачааллын ЭКГ-ын шинж тэмдэг (стандарт хар тугалга дахь хам шинж S I -Q III, баруун цээжний хар тугалга дахь сөрөг Т долгион, III, AVF, баруун багц мөчир блок); Баруун зүрх ба уушигны артерийн конусын цочмог тэлэлтийн рентген шинж тэмдэг, уушигны шигдээс.
АОРТЫН АНЕВРИЗМ (RAA) уусгах
Өвдөлтийн шинж чанар: нурууны дагуу цацраг туяагаар хүчтэй ретростерналь, inguinal бүсэд, ихэвчлэн долгионтой байдаг. Зөвхөн мансууруулах өвдөлт намдаах эмээр арилгадаг.
Анамнез: хүнд хэлбэрийн артерийн гипертензи, s-m Morfan, тэмбүү, цээжний гэмтэл.
Эмнэлзүйн шинж тэмдэг: ихэвчлэн зүрхний цочмог шахалтын шинж тэмдэг - гемоперикарди: биеийн дээд хагасын хөхрөлт, умайн хүзүүний венийн хурц хаван, бага зэрэг давтамжтай импульс, цусны даралт буурах гэх мэт.
Объектив өгөгдөл: судасны багц хурдацтай тэлэлт, гарны цусны даралтын зөрүү, гол судасны дээгүүр систолын чимээ шуугиан, хүзүүний хөндийд лугшилттай хавдар үүсэх.
Лабораторийн мэдээлэл: цус багадалт боломжтой.
Хэрэгслийн өгөгдөл: флюроскопи хийснээр аортын сүүдрийг мэдэгдэхүйц тэлэх.
ЯЛГАЛТАЙ ОНОШЛОГЫН ЕРӨНХИЙ ЗҮЙЛС
AMI, PE, SP болон RAA. Эмч яаралтай ялган оношлох чадвартай байхыг шаарддаг өвчинтэй холбоотой. Эмчилгээний эмчийн өвдөлтийн мэдрэмжийг буруу үнэлэх нь оношлогооны алдаатай дүгнэлтэд хүргэдэг. Энэ нь эргээд түүний амь насанд шууд заналхийлж буй хурц нөхцөл байдалд өвчтөний хувьд сүйрлийн үүрэг гүйцэтгэдэг. Олон эмнэлгүүдийн практик туршлагаас харахад эмч нар цочмог нөхцөл байдалд хамгийн их алдаа гаргадаг. Объектив шалтгааны улмаас яаралтай нөхцөлд өвдөлтийн шинж чанарыг ялгахад хэцүү байдаг. Энэ хүндрэл нь нэгдүгээрт, цочмог эмгэгийн үед өвдөлтийн ижил төстэй байдал, хоёрдугаарт, дайралтын цочмог хөгжил, өвчтөний нөхцөл байдлын ноцтой байдал нь өвдөлтийн хам шинжийг нарийвчлан шинжлэх боломж, цаг хугацаа өгдөггүй. Гэсэн хэдий ч эмч зөв онош тавихын тулд өвчтөнийг асууж, бодитойгоор шалгаж үзэхэд боломжтой бүх зүйлийг хийсэн гэдэгт итгэлтэй байх ёстой.
ӨӨРИЙГӨӨ ШАЛГАХ ТЕСТ
1. Өвдөлтийн хам шинжийн дараах шинж тэмдгүүдийг 1) RAA ба 2) AMI-тай уялдуулна уу: A) хоёр гарт цацраг туяагаар цээжин даяар хүчтэй өвдөлт; B) нурууны арын нурууны дагуу, цавинд цацруулсан retrosternal өвдөлт; C) их биеийг эргүүлэхэд өвчүүний ард өвдөх.
"2. Дараах эмнэлзүйн илрэлүүдийг 1) AMI ба 2) SP-тэй уялдуулна уу: A) уушигны хаван; B) цээжний нэг тал дахь тимпанит; C) зүрхний нарийн төвөгтэй хэм алдагдал; D) цус алдалт; E) нэг хэсэгт амьсгалын чимээ гарахгүй байх. тал .
3. 1) PE ба 2) RAA-тай дараах эмнэлзүйн илрэлүүдийг хамааруулна уу: A) зүрхний астма; B) баруун ховдлын цочмог дутагдал; C) эрүүний хөндийд лугшилттай хавдар; D) цус алдалт; D) гол судасны дээгүүр систолын шуугиан.
4. 1) AMI, 2) PE, 3) SP, 4) RAA-тай дараах анамнезийн өгөгдлийг харьцуулна уу: A) уушигны архаг эмгэг; B) тэмбүү; B) артерийн гипертензи; D) аарцагны эрхтнүүдийн мэс засал; E) алхах үед өвчүүний ард өвдөх (түүх).
5. 1) AMI, 2) PE, 3) SP, 4) RAA-тай дараах нэмэлт шинж тэмдгүүдийг хамааруулна уу: A) лейкоцитоз; B) цус багадалт; C) хам шинж S I -Q III; D) ST сегментийн өндөрлөг; E) зүрхний баруун хэсгүүдийн цацрагийн хурц тэлэлт; E) уушигны уналт; G) цусан дахь миопубин нэмэгдэх.
Цээжний цочмог өвдөлтийн үед таамаглах онош тавих боломжийг олгодог гол оношлогооны шинж тэмдгүүд (Аллилуев Н. Г. нар.)
Үзүүлэлт Санал болгож буй оношлогоо
ТҮҮХИЙН МЭДЭЭ
Angina pectoris Титэм судасны цочмог эмгэг
Тромбофлебит, тосгуурын фибрилляци, TELL үйл ажиллагаа
Уушигны өвчин
Артерийн гипертензи, тэмбүү, s-m Marfana RLL
Физик СУДАЛГАА
Tachypnea, хөхрөлт BODY, SP
Амьсгалын дутагдал, хамтарсан үйлдвэрт өртсөн тал дээр тимпанит
Зүрхний нарийн төвөгтэй хэм алдагдал Титэм судасны цочмог эмгэг
ЗҮРХ СУДАСНЫ Цочмог ШИНЖ
ЭСВЭЛ УУШГИЙН ДУГУЙЛАЛТ
Цочмог титэм судасны эмгэг RLL, PE, SP
Цээжний sciatica байхгүй. булчин-фасаль s-we болон бусад зүрхний бус өвдөлт, титэм судасны эмгэгийн арилсан хэлбэрүүд (багахан)
ЭКГ-ын өгөгдөл:
Патологийн Q долгион, QS MI комплекс, ST өндөрлөг
ST сегментийн хямрал, сөрөг Angina, боломжтой PE, T долгионы AMI
Өвөрмөц бус Т долгионы өөрчлөлт, зүрхний ST сегментийн бус эмгэг, ЭКГ өөрчлөлт байхгүй
Рентген туяаны мэдээлэл
Гялтангийн хөндийд агаар, уналтанд орсон SI уушиг
Өсөх гол судасны RAA огцом тэлэлт
ЦЭЭЖ ДАХИН, УДААН УДААН ӨВДӨХ ШАЛТГААНЫ ЖАГСААЛТ
I. Зүрх судасны тогтолцооны өвчин.
1. Миокардийн өвчин.
A. коронароген: титэм судасны өвчин гэх мэт.
B. титэм бус: миокардит, миокардийн дистрофи, кардиомиопати.
2. Перикардийн өвчин: перикардит гэх мэт.
3. Зүрхний дотоод эрхтний өвчин: төрөлхийн ба олдмол зүрхний гажиг, эндокардит, митрал хавхлагын пролапс гэх мэт.
4. Зүрх судасны тогтолцооны үйл ажиллагааны эмгэг: neurocirculatory dystonia.
5. Том судасны эмгэг: аортын аневризм гэх мэт.
6. Эссенциал гипертензи ба шинж тэмдгийн гипертензи.
II. Гуурсан хоолойн аппарат ба гялтангийн өвчин: гялтангийн үрэвсэл, плевропневмони гэх мэт.
III. Яс-булчингийн тогтолцооны өвчин: умайн хүзүүний нурууны остеохондроз, хавирга хоорондын мэдрэлийн үрэвсэл, цээжний булчин, скален булчин (Нафзигер см), хавирганы хондрит (s -m Tietze), хуурамч VIII-X хавирга (s-m Cyriax), Мондорын өвчин, гэх мэт.
IV. Улаан хоолой болон ходоод гэдэсний замын бусад эрхтнүүдийн өвчин: улаан хоолой, кардиа ахалази, хиатал ивэрхий гэх мэт.
Практикт ихэвчлэн титэм артерийн өвчин, миокардит, миокардийн дистрофи, кардиомиопати, мэдрэлийн эргэлтийн дистони, митрал хавхлагын пролапс, гялтангийн үрэвсэл, остеохондроз, ивэрхийн ивэрхий, Тицэгийн хам шинжийн хооронд ялган оношлох шаардлагатай байдаг.
зүрхний шигдээс- Энэ нь зүрхний аль нэг артерийн судас хатуурлын товруу бүхий тромбоз (бөглөрсний) улмаас цусны хангамжийн хурц тасалдалаас үүдэлтэй зүрхний булчингийн гэмтэл юм.МИ нь зүрхний титэм судасны өвчний цочмог хэлбэр юм. Энэ нь зүрхний булчингийн аль нэг хэсэгт цусны хангамж тасалдсан үед үүсдэг. Хэрэв цусны хангамж 15-20 минут ба түүнээс дээш хугацаагаар тасалдвал зүрхний "өлсгөлөн" хэсэг үхдэг. Зүрхний эсийн үхлийн (үхжил) энэ газрыг миокардийн шигдээс гэж нэрлэдэг. Зүрхний судасны аль нэгний хөндийд байрлах атеросклерозын товруу нь ачааллын нөлөөн дор устаж, гэмтсэн газарт цусны бүлэгнэл (тромбус) үүссэн тохиолдолд зүрхний булчингийн холбогдох хэсэгт цусны урсгал алдагддаг. . Үүний зэрэгцээ хүн өвчүүний ард тэвчихийн аргагүй өвдөлтийг мэдэрдэг бөгөөд нитроглицериныг хэд хэдэн шахмалаар дараалан уухад ч намдадаггүй.
Этиологи Миокардийн шигдээс нь миокардид (титэм артери) нийлүүлдэг хөлөг онгоцны хөндийгөөр бөглөрсний үр дүнд үүсдэг. Шалтгаан нь (тохиолдлын давтамжаар) байж болно.
Титэм судасны атеросклероз (тромбоз, товрууны бөглөрөл) 93-98%
Мэс заслын бөглөрөл (артерийг боох эсвэл ангиопластик хийх задрал)
Титэм артерийн эмболизаци (коагулопати дахь тромбоз, өөхний эмболизм гэх мэт)
Титэм артерийн спазм
Тус тусад нь зүрхний шигдээс нь зүрхний гажиг (аортоос титэм артерийн хэвийн бус гарал үүсэл) -ээр ялгагдана.
Эрсдлийн хүчин зүйлүүд: Тамхи татах, идэвхгүй тамхи татах. Артерийн гипертензи.
Цусан дахь LDL ("муу" холестерин) түвшин нэмэгддэг
Цусан дахь HDL ("сайн" холестерин) бага түвшин
Цусан дахь триглицеридын өндөр түвшин. Биеийн хөдөлгөөний бага түвшин
Нас. Агаарын бохирдол . Эрэгтэйчүүд эмэгтэйчүүдийг бодвол миокардийн шигдээс өвчнөөр өвддөг
Таргалалт. Архидан согтуурах. Чихрийн шижин.
Өмнө нь миокардийн шигдээс, атеросклерозын бусад илрэлүүдийн илрэл
Эмгэг төрүүлэхҮе шатууд байдаг:
1. Ишеми 2. Гэмтэл (некробиоз). 3. Үхжилт 4. Сорвижилт
Ишеми нь зүрхний шигдээсийг урьдчилан таамаглаж болох бөгөөд нэлээд удаан үргэлжилдэг. Үйл явцын гол цөм нь миокардийн гемодинамикийн зөрчил юм. Зүрхний артерийн хөндийгөөр миокардид цусны хангамжийн хязгаарлалтыг нөхөх боломжгүй болтол нарийссан нь ихэвчлэн эмнэлзүйн хувьд чухал ач холбогдолтой гэж үздэг. Ихэнхдээ энэ нь артерийн хөндлөн огтлолын 70% -иар нарийссан үед тохиолддог. Нөхөн олговрын механизмууд дууссаны дараа тэд гэмтлийн тухай ярьж, дараа нь бодисын солилцоо, миокардийн үйл ажиллагаа алдагддаг. Өөрчлөлт нь буцаах боломжтой (ишеми). Гэмтлийн үе шат 4-7 цаг үргэлжилнэ. Үхжил нь эргэлт буцалтгүй гэмтэлээр тодорхойлогддог. Инфарктаас хойш 1-2 долоо хоногийн дараа үхжил үүссэн хэсэг нь сорвины эдээр солигдож эхэлдэг. Эцсийн сорви үүсэх нь 1-2 сарын дараа үүсдэг.
Эмнэлзүйн зураг Эмнэлзүйн гол шинж тэмдэг нь өвчүүний ард хүчтэй өвдөлт (anginal өвдөлт) юм. Гэсэн хэдий ч өвдөлтийн мэдрэмж нь янз бүр байж болно. Өвчтөн цээжинд таагүй мэдрэмж, хэвлий, хоолой, гар, мөрний ир зэрэг өвдөлтийг гомдоллож болно. Ихэнхдээ өвчин нь өвдөлтгүй шинж чанартай байдаг бөгөөд энэ нь чихрийн шижин өвчтэй хүмүүст тохиолддог.
Өвдөлтийн хамшинж нь 15 минутаас дээш хугацаагаар үргэлжилдэг (1 цаг үргэлжилж болно), хэдэн цагийн дараа зогсдог, эсвэл мансууруулах өвдөлт намдаах эм хэрэглэсний дараа нитратууд үр дүнгүй байдаг. Их хэмжээний хөлс гарч байна.
Том голомтот гэмтэлтэй тохиолдлын 20-30% -д зүрхний дутагдлын шинж тэмдэг илэрдэг. Өвчтөнүүд амьсгал давчдах, үр дүнгүй ханиалгах зэрэг шинж тэмдэг илэрдэг.
Ихэнхдээ хэм алдагдал байдаг. Дүрмээр бол эдгээр нь экстрасистол эсвэл тосгуурын фибрилляцийн янз бүрийн хэлбэрүүд юм. Ихэнхдээ миокардийн шигдээсийн цорын ганц шинж тэмдэг нь зүрхний гэнэтийн зогсолт юм.
Урьдчилан сэргийлэх хүчин зүйл нь бие махбодийн үйл ажиллагаа, сэтгэлзүйн стресс, ядаргаа, гипертензийн хямрал юм.
Миокардийн шигдээсийн атипик хэлбэрүүд
Зарим тохиолдолд миокардийн шигдээсийн шинж тэмдэг нь хэвийн бус байж болно. Энэхүү эмнэлзүйн зураг нь миокардийн шигдээсийг оношлоход хэцүү болгодог. Миокардийн шигдээсийн дараах хэв шинжгүй хэлбэрүүд байдаг.
Хэвлийн хэлбэр - зүрхний шигдээсийн шинж тэмдэг нь хэвлийн дээд хэсэгт өвдөх, бөөлжих, гэдэс дүүрэх, дотор муухайрах, бөөлжих зэрэг шинж тэмдгүүд юм. Энэ тохиолдолд зүрхний шигдээсийн шинж тэмдэг нь цочмог нойр булчирхайн үрэвсэлтэй төстэй байж болно.
Астматик хэлбэр - зүрхний шигдээсийн шинж тэмдэг нь амьсгал давчдах нэмэгдэх замаар илэрхийлэгддэг. Зүрхний шигдээсийн шинж тэмдэг нь астма өвчний шинж тэмдэгтэй төстэй байдаг.
Зүрхний шигдээсийн үед атипик өвдөлтийн хам шинжийг цээжинд биш харин гар, мөр, доод эрүү, хонгилын хөндийд байрлах өвдөлтөөр илэрхийлж болно.
Өвдөлтгүй миокардийн ишеми нь ховор тохиолддог. Зүрхний шигдээсийн ийм хөгжил нь чихрийн шижин өвчтэй өвчтөнүүдэд хамгийн түгээмэл тохиолддог бөгөөд мэдрэмтгий байдал нь өвчний нэг илрэл юм (чихрийн шижин).
Тархины хэлбэр - зүрхний шигдээсийн шинж тэмдэг нь толгой эргэх, ухаан алдах, мэдрэлийн шинж тэмдэг илэрдэг.
Цээжний нурууны остеохондроз бүхий өвчтөнүүдэд MI-ийн гол өвдөлтийн хамшинж нь цээжний бүслүүрийн өвдөлт дагалддаг бөгөөд энэ нь хавирга хоорондын мэдрэлийн эмгэгийн шинж тэмдэг бөгөөд нуруу нь урагш, хоёр чиглэлд нугалахад нэмэгддэг.
Миокардийн шигдээс үүсэх үе шат (0-6 цаг)
Ишлэл авахын тулд:Новиков Ю.К. Уушгины хатгалгаа: оношлогоо, эмчилгээний нарийн төвөгтэй, шийдэгдээгүй асуудлууд // МЭӨ. 2004. № 21. S. 1226
Уушгины хатгалгаа нь амьсгалын замын ариутгасан (ердийн) хэсгүүдэд бичил биетнийг нэвтрүүлэх, үржүүлэхэд хариу үйлдэл үзүүлэхийн тулд үрэвслийн эсүүд нэвчиж, паренхимийн ялгаралт дагалддаг цулцангийн халдварт гэмтэл юм. Уушгины хатгалгааны хэсэгт бусад нозологийн хэлбэрүүдтэй холбоотой халдварт өвчний уушигны гэмтэлийг авч үзэхгүй: тахал, хижиг, туляреми гэх мэт. Хэрэв та уушгины хатгалгааны оношийг гаргахдаа дээрх тодорхойлолтыг дагаж мөрдвөл оношлогооны шалгуурын аль нь ч бодитойгоор нотлогдохгүй. Үрэвсэл, цулцангийн гэмтэл байхгүй. Зөвхөн шууд бус мэдээллээр (цэр дэх эмгэг төрүүлэгчийг тодорхойлох эсвэл цусан дахь эсрэгбиеийн титрийг нэмэгдүүлэх) уушигны гэмтлийн халдварт шинж чанарыг шүүж болно. Уушигны паренхимийн үрэвслийн шууд нотолгоо, эмгэг төрүүлэгчийг тодорхойлох нь зөвхөн биопсийн аргаар олж авсан материалын морфологийн судалгаагаар боломжтой юм. Цэрний ханиалга ба / эсвэл цус алдалт, цээжээр өвдөх, ихэвчлэн ханиалгах, гүнзгий амьсгалах, халуурах, хордлогын шинж тэмдэг зэрэг шинж тэмдгүүдийн цогцолбор нь зөвхөн уушгины хатгалгааны шинж тэмдэг биш бөгөөд уушгины бусад олон өвчний үед илэрдэг. Хамгийн түгээмэл нь: - уушигны хорт хавдар; - уушигны артерийн тромбоз ба эмболизм; - уушигны сүрьеэ; - SARS; - бронхитын цочмог ба халдварт хурцадмал байдал; - гялтангийн үрэвсэл; - бронхоэктаз; - цулцангийн үрэвслийн цочмог хэлбэрүүд; - уушигны микоз; - халдварт өвчин (халдвар, туляреми, халдварт гепатит гэх мэт). Эмнэлзүйн сэтгэлгээний ердийн алгоритм нь өвчтөнтэй уулзахдаа дараахь асуултуудын шийдлийг (ихэвчлэн ухаангүй) өгдөг: - өвчтөн өвчтэй эсэх; - хэрэв өвчтэй бол ямар эрхтэн, тогтолцоо энэ үйл явцад оролцдог; - уушгинд өртсөн бол гэмтлийн шинж чанар юу вэ; - уушгины хатгалгаа бол түүний шалтгаан нь юу вэ. Энэхүү алгоритмыг дагаж мөрдөх нь эмчилгээний хамгийн их үр дүнд хүрэх боломжийг танд олгоно. Үүнд ялгах оношлогоо чухал үүрэг гүйцэтгэдэг.
Уушгины хатгалгааны ялгавартай оношлогоо Эмнэлзүйн болон анамнезийн шалгуурууд
Уушигны хорт хавдар
Эрсдлийн бүлэгт хамаарах: - 40-өөс дээш насны эрэгтэй; - тамхи татдаг; - архаг бронхит өвчтэй; - хорт хавдрын түүхтэй; - гэр бүлд хорт хавдар туссан байх. Анамнезийн ердийн дүр төрх нь эрсдэлт бүлэгт хамаарахаас гадна хордлогын шинж тэмдэг илэрч, гуурсан хоолойн бөглөрөл, хавдрын тархалт нэмэгдэж, сулрах, ядрах, цаг хугацаа өнгөрөх тусам жин хасах зэрэг шинж тэмдгүүд илэрдэг. ханиалгын синдромын динамик - хуурай, хакердсан, үр дүнгүй ханиалгах, салст бүрхэвч, салст бүрхэвчтэй цэрний цустай ханиалгахаас эхлээд "бөөрөлзгөнө вазелин" төрлийн цэр, гемоптизи, уушгины ижил хэсэгт давтагдах үрэвсэл, давтагдах гялтангийн шинж тэмдэг. дээд хөндийн венийн шахалтын. Уушигны хорт хавдрын уушгины гаднах шинж тэмдэг: арьсны үл тэвчих загатнах, ихтиоз, "бөмбөр" хуруу, дэвшилтэт дементиа, миопатик хам шинж, Иценко-Кушингийн хам шинж. Эмнэлзүйн нарийвчилсан үзлэгийг үл харгалзан өвчний аажмаар эхлэхийг илрүүлэх боломжгүй бөгөөд тохиолдлын 65% -д нь хорт хавдрын уушигны үрэвсэл, параканкротик уушгины хатгалгаа хэлбэрээр хурц хэлбэрээр илэрдэг болохыг онцлон тэмдэглэх нь зүйтэй. бөглөрсөн гуурсан хоолойн хэсэгт ателектаз-уушгины үрэвсэл.
Уушигны сүрьеэ
Сүрьеэтэй өвчтөнтэй холбоо тогтоох. Ихэнхдээ цочмог шинж тэмдэг илэрсэн ч эмнэлзүйн шинж тэмдгүүд аажмаар нэмэгддэг. . Харьцангуй амархан тэсвэрлэдэг хордлого нь өөр шалтгаантай уушигны эдэд ижил хэмжээний гэмтэл учруулдаг. . R-логикийн мэдэгдэхүйц өөрчлөлтүүдтэй үл нийцэх биеийн шинж тэмдгүүд бага байдаг. . Хуурай ханиалга, цэвэршилтээс илүү салст, цэр. . Тусгаарлагдсан гялтангийн үрэвсэл, ялангуяа залуу насандаа.
PE болон уушигны тромбоз дахь шигдээсийн уушигны үрэвсэлТүүхэн дэх доод мөчний судал болон аарцагны гэмтэл. Ихэнхдээ эмбологен тромбоз нь поплитал (20%) эсвэл окаваль сегментүүдэд байрладаг. Дээд мөчний судлууд (8%), зүрхний хөндий (2%) нь PE-ийн шалтгааны хувьд бага ач холбогдолтой байдаг. Зөвхөн 40% -д нь венийн тромбозын эмнэлзүйн илрэл нь PE-ийн өмнө тохиолддог гэдгийг тэмдэглэх нь зүйтэй. Уушгины хатгалгааны шинж тэмдгийн цогцолбор (ханиалгах, цус алдалт, хордлого) үүсэхээс өмнө амьсгал давчдах, цээжээр өвдөх шинж тэмдэг илэрдэг бөгөөд түүний хүнд байдал нь өртсөн уушигны судасны калибраас хамаардаг. PE-ийн үед том тойрогт эмболи байгаа нь ичмээр зүйл биш байх ёстой, учир нь нээлттэй зууван нүхээр дамжин гемодинамикийн өөрчлөлттэй эмболи нь том тойрог руу ордог.
PE-ийн өвдөлт:
Angina pectoris, титэм артерийн хавсарсан гэмтэлтэй зүрхний шигдээс; - уушигны артерийн даралт ихсэх үед тэсрэх; - гялтангийн үрэвсэлтэй уушигны хатгалгаа үүсэх үед гялтангийн үрэвсэл; Цусны эргэлтийн цочмог дутагдал, элэгний Глиссон капсул сунаснаас болж баруун гипохондри (хэвлийн хөндийд).
PE-ээр амьсгал давчдах:
гэнэт; - бие махбодийн үйл ажиллагаатай холбоогүй; - orthopnea байрлал нь өвөрмөц бус; - гүехэн амьсгал.
PE дахь цус алдалт:
Инфаркт уушгины хатгалгаа үүссэнээс хойш хоёр, гурав дахь өдөр.
Бие махбодийн шинж тэмдэг:
Амьсгалах, уйтгар гуниг, халуурах, хордлого, уушигны артерийн хоёр дахь аяыг онцлон тэмдэглэх, хүзүүний судас хавагнах зэрэг нь зөвхөн PE-ийн онцлог шинж чанартай байдаггүй бөгөөд хожуу шинж тэмдэг юм. Уушигны артерийн даралт ихсэхтэй холбоотой бүх шинж тэмдгүүд нь зөвхөн их хэмжээний PE (судасны гэмтэл 50%) тохиолддог гэдгийг тэмдэглэх нь зүйтэй.
Фиброзын цулцангийн үрэвсэл
Амьсгал завсрын эмгэгийн шинж чанар нь аажмаар боловч тогтвортой урагшлах нь уушгины хатгалгааны ялган оношлоход хүндрэл учруулдаггүй. Цочмог хэлбэр (Libov's desquamative pneumonia, Haman-Rich syndrome) нь бактерийн уушгины хатгалгаанаас эмнэлзүйн хувьд мэдэгдэхүйц ялгаагүй байдаг. Ихэнх тохиолдолд антибиотик эмчилгээ амжилтгүй болсны дараа эерэг нөлөө бүхий стероидуудыг томилж, дараа нь цулцангийн өвчний оношийг батлахын тулд объектив шинжилгээний аргыг ашигладаг.
Харшлын экзоген цулцангийн үрэвслийн үед:
Харшил үүсгэгчтэй холбоотой байдаг; - арилгах нөлөө байдаг; - кортикостероидын эмчилгээний эерэг нөлөө.
Хорт фиброзын цулцангийн үрэвслийн үед:
Хортой бодистой холбоо тогтоох (эм, үйлдвэрлэлийн хорт бодист өртөх).
Ханиад, SARS
Уушгины хатгалгааны гол ялгаа нь уушигны паренхимд гэмтэл учруулахгүй байх, үүний дагуу орон нутгийн бие махбодийн шинж тэмдэг илрэхгүй байх явдал юм. Ханиалгах, хордлогын шинж тэмдэг нь өвөрмөц биш юм. SARS, томуу нь уушгины хатгалгааны улмаас хүндрэлтэй байдаг гэдгийг санах нь зүйтэй. Энэ тохиолдолд биеийн шинж тэмдгүүд нь уушгины фокусын хэмжээ, цээжний гадаргуугаас түүний байршлын гүнээс хамаарна. Ихэнхдээ уушгины хатгалгаа (лейкоцитоз, томъёог зүүн тийш шилжүүлэх, ESR ихсэх, нэвчилттэй сүүдэр, цэрний нян судлалын шинжилгээ) зөвхөн лабораторийн болон рентген шинжилгээний аргаар илрүүлдэг.
Бронхит ба бронхоэктаз
Бронхитын үед уушгины орон нутгийн гэмтлийн шинж тэмдэг илэрдэггүй (чийглэг тууралт, уйтгартай байдал, дуу хоолой чичрэх). Уушгины хатгалгаатай харьцуулахад бага хэмжээгээр хордлогын шинж тэмдэг илэрдэг. Бронхит өвчний үед амьсгал давчдах нь өвөрмөц бус шинж тэмдэг бөгөөд уушгины хатгалгааны тохиолдлын 80 хүртэлх хувь нь амьсгалын замын үйл ажиллагаанд саад болох өөрчлөлтүүд дагалддаг. Эцсийн оношийг лабораторийн болон багажийн шинжилгээний дараа тогтооно. Дизонтогенетик бронхоэктазын үед анамнезийг бага наснаасаа илүү олон удаа ажиглаж болно. Олдмол үед - уушгины хатгалгаа, сүрьеэгийн түүх. Бие махбодийн янз бүрийн шинж тэмдгүүд (хөгшин, нойтон, дуугарах, жижиг-том хөөс, уйтгар гуниг гэх мэт) нь үйл явцын тархалт, үрэвслийн үе шатаас хамаардаг. Ханиалга, цэрний хэмжээ нь оношлогооны объектив шинж тэмдэг болж чадахгүй.
Удамшлын уушигны өвчин
Хамгаалалтын үндсэн механизмыг зөрчих (цистик фиброз ба целлюлозын дутагдлын үед салст бүрхүүлийн тээвэрлэлт, иммуноглобулины дутагдал, ялангуяа иммуноглобулины А, Т эсийн дутагдал, макрофагын эмгэг) нь уушиг, гуурсан хоолойн гэмтэлд хүргэдэг бөгөөд энэ нь ихэвчлэн клиникээр илэрдэг. гуурсан хоолойн үрэвсэл (бронхит, олдмол бронхоэктаз, уушигны үрэвсэл). Зөвхөн лабораторийн болон багажийн шинжилгээ нь өвөрмөц бус эмнэлзүйн шинж тэмдгүүдийн үндсэн шалтгааныг илрүүлж чадна.
Шалгалтын объектив аргуудын өгөгдөл
Уушигны сүрьеэ
Рентген зураг Сүрьеэгийн хэлбэрээс хамаарч - голомтот сүүдэр, нэвчдэс, ялзралтай нэвчдэс, агуйн сүрьеэ - үндэс рүү орох зам, үндэсийн тунгалагийн зангилаа, хуучин голомт (чулуунууд), I-III сегментүүдэд нутагшуулах нь элбэг байдаг. ба VI нь онцлог шинж чанартай. Томографи, Үүнд: компьютерийн хөндийн тоо, хэмжээ, тэдгээрийн хана, гуурсан хоолойн нэвтрэлт, үндэс ба дунд хэсгийн тунгалгийн булчирхайн байдлыг тодруулах. Цэрний шинжилгээ - лимфоцит, эритроцит (цус задралтай) Микроскопи - сүрьеэгийн нян Цэрний соёл - сүрьеэгийн нян FBS - гуурсан хоолойн гэмтэлтэй сорви, фистулууд, сүрьеэ Биопси - сүрьеэгийн гранулом Цусны шинжилгээ Цус багадалт - хүнд хэлбэрүүд, лейкоцитоз, лимфоцитоз, ESR нэмэгдсэн Биохимийн цусны шинжилгээ Диспротеинеми, хүнд хэлбэрийн гипоальбуминеми, гипопротеинеми Шээсний шинжилгээ Өвөрмөц бус өөрчлөлтүүд - уураг, лейкоцит Бөөр гэмтсэн тохиолдолд сүрьеэгийн нян тарих. Уушигны хорт хавдарРентген зураг Уушигны эд эсийн агааржилт, ателектаз, нэвчилт, фокусын формацийг багасгах. Томографи, түүний дотор компьютер Гуурсан хоолойн нарийсал эсвэл түүний бүрэн бөглөрөл, үндэсийн тунгалгийн булчирхай томрох. FBS - гуурсан хоолойн нарийсалт, дээр нь эд угаах - хэвийн бус эсүүд Биопси - хавдрын эд, эсүүд хэт авиан - уушгинд (элэг, бөөр, нойр булчирхай) үсэрхийлсэн үсэрхийлэл эсвэл үндсэн хавдрыг хайх. Изотопын судалгаа - үсэрхийлэл (элэгний яс) эсвэл уушгинд үсэрхийлсэн тохиолдолд хавдар хайх. Фиброзын цулцангийн үрэвсэлРентген зураг Дунд болон доод хэсгүүдэд тархах, "газрын шил", завсрын фиброз, "зөгийн сархинаг уушиг" CT скан - эмгэг судлалын тодруулга FBS - өвөрмөц бус үрэвслийн өөрчлөлтүүд угаах - нейтрофили - ELISA, лимфоцитоз - EAA Биопси - десквамация, экссудаци (алвеолит), бронхиолит, артерит - ELISA, EAA-тай гранулом, TFA-тай артерит, суурийн мембран зузаарах, биеийн сорил - хязгаарлагдмал өөрчлөлтүүд, тархалтыг зөрчсөн. Дархлаа судлал IgG - ELISA ихсэх, ревматоид хүчин зүйл ихсэх - ELISA, уушигны эсрэг эсрэгбие ихсэх - ELISA, IgE - EAA ихсэх, муцины эсрэгтөрөгч ихсэх.
төрөлхийн эмгэг
Рентген зураг бронхитыг үзнэ үү Дархлаа судлал IgA эсвэл бусад Ig дутагдал, Т эсийн дутагдал, макрофаг дутагдал Хөлсний шинжилгээ - хлоридын хэмжээ ихсэх генетикийн судалгаа - Цистик фиброзын генийг тодорхойлох.
SARS ба томуу
Рентген зураг - ENT норм - ларингит, фарингит, ринит Цэрний шинжилгээ - нейтрофил, булчирхайлаг хучуур эд Цусны шинжилгээ - лимфоцитоз.
бронхоэктаз
Рентген зураг Тархалтаас хамааран уушигны хэв маягийг бэхжүүлэх, деформаци хийх. Хожуу үе шатанд уушигны хэв маягийн эсийн шинж чанар. Томографи Гуурсан хоолойн тэлэлт, деформаци (сак, цилиндр хэлбэртэй) FBS - бронхоэктаз ба бронхитын шууд бус шинж тэмдэг угаах макрофаг, нейтрофил, бактери Цэр - ижил цэрний өсгөвөр - пневмотроп эмгэг төрүүлэгчид, ихэвчлэн Gr+ ба Gr-флор, титрээр > 10 cfu/ml Бронхографи - уут, цилиндр хэлбэртэй бронхоэктаз Цусны шинжилгээ - өвөрмөц бус үрэвсэл Цусны хими - хүндийн зэрэг, үргэлжлэх хугацаанаас хамааран: гипопротеинеми, гипоальбуминеми, дисгаммаглобулинеми. Шээсний шинжилгээ - өвөрмөц бус өөрчлөлтүүд Урт хугацааны туршид - амилоидозын нефротик хам шинжийн өөрчлөлтүүд.
Бронхит
Рентген зураг Уушигны хэв маягийг бэхжүүлэх Томографи - бас FBS - гипереми, салст бүрхүүлийн хаван, цэр. Сарнисан гэмтэл. угаах - нейтрофил, макрофаг Биопси - архаг бронхит дахь метаплази Цэрний соёл - өвөрмөц бус ургамлын CFU / мл-ийн өвөрмөц бус тооцоо Цэрний шинжилгээ макрофаг, нейтрофил Серологи - пневмотроп эмгэг төрүүлэгчдийн эсрэгбиеийн титр нэмэгдсэн FVD - саад тотгорын төрөл Дархлаа судлал - дархлаа судлалын янз бүрийн хувилбарууд, хоёрдогч дутагдал.
ТЕЛА
рентген зураг Өвөрмөц шинж чанаргүй нэвчдэст сүүдэр Томограф PE-ийн оношлогоонд нэмэлт мэдээлэл өгөхгүй FBS - эсрэг заалттай ЭКГ - их хэмжээний PE-ийн хэт ачааллын шинж тэмдэг (судасны 50% -иас илүү) SI QIII (хасах) Т V 1 V 2 Уушигны перфузи скан Изотопын хуримтлалын голомтот бууралт - R-граммд өөрчлөлт ороогүй тохиолдолд оношийг 100% баталгаажуулна. Хорт хавдар, сүрьеэ, буглаа өвчний 15% -ийн алдаа. Ангиопульмонографи Савыг дүүргэх гажиг, савны эвдрэл, хомсдол, дүүргэх үе шат удаашрах нь Вестермаркийн шинж тэмдэг юм. Судасны доплерографи Эмбологен тромбозыг хайх Флебографи - мөн адил Цусны шинжилгээ Их хэмжээний гэмтэлтэй цус багадалт, лейкоцитоз, зүүн тийш шилжих, ESR нэмэгдсэн Цусны хими Их хэмжээний гэмтэлтэй билирубинеми Шээсний шинжилгээ Өвөрмөц бус өөрчлөлт, уураг, лейкоцит, олиго-анури - цочролд орсон.
Уушгины хатгалгааны эмнэлзүйн шалгуурууд
Өвчтөнүүд гомдоллодог: - хуурай ханиалгах эсвэл цэр, цус задрах, цээжээр өвдөх; - 38 хэмээс дээш халуурах, хордлого. Физик өгөгдөл Crepitus, нарийн хөөстэй шуугиан, цохиурын дуу бүдэгрэх, хоолой чичрэх нь нэмэгддэг. Оношлогооны объектив шалгуур Оношийг тодорхойлохын тулд дараахь судалгааг томилно: - Хоёр төсөөлөл дэх цээжний эрхтнүүдийн рентген шинжилгээг бүрэн бус эмнэлзүйн шинж тэмдгүүдээр харуулсан; - микробиологийн шинжилгээ: Грам т рхэц, CFU / мл-ийн тоон тодорхойлох цэрний өсгөвөр, антибиотикт мэдрэмтгий байдал; - цусны эмнэлзүйн шинжилгээ. Жагсаалтад дурдсан аргууд нь уушгины хатгалгааг амбулаторийн үе шатанд оношлоход хангалттай бөгөөд эмнэлэгт уушигны хатгалгааны хүндрэлгүй ердийн явцтай байдаг.
Нэмэлт судалгааны аргууд
Рентген томографи, тооцоолсон томографи нь дээд дэлбэнгийн гэмтэл, тунгалагийн зангилаа, медиастины гэмтэл, дэлбэнгийн хэмжээ багассан, антибиотик эмчилгээ үр дүнгүй, буглаа үүсэх сэжигтэй үед тогтоогддог. Цэр, гялтангийн шингэн, шээс, цусны микробиологийн шинжилгээ, түүний дотор микологийн шинжилгээ нь халууралт, сепсис, сүрьеэ, суперинфекц, ДОХ-ын сэжигтэй үед хийхийг зөвлөж байна. Ийлдэс судлалын судалгаа - мөөгөнцөр, микоплазма, хламиди ба легионелла, цитомегаловирусын эсрэгбиемийг тодорхойлох нь архи, мансууруулах бодист донтсон, дархлал хомсдолтой (ДОХ-ыг оруулаад), өндөр настнуудад эрсдэлтэй атипик уушгины хатгалгааны эсрэг заалттай байдаг. Бөөр, элэгний дутагдал, архаг өвчтэй, чихрийн шижин өвчний декомпенсаци бүхий хүнд хэлбэрийн уушгины хатгалгааны хувьд биохимийн цусны шинжилгээг хийдэг. Цито- болон гистологийн судалгааг 40-өөс дээш насны тамхи татдаг хүмүүс, архаг бронхит, гэр бүлийн түүхтэй хорт хавдартай өвчтөнүүдэд уушигны хорт хавдрын эрсдэлт бүлэгт хийдэг. Гуурсан хоолойн үзлэг: оношилгооны бронхоскопи нь уушгины хатгалгааны хангалттай эмчилгээний үр дүнгүй, уушигны хорт хавдар үүсэх эрсдэлтэй, гадны биет байгаа эсэх, түүний дотор ухаан алдсан өвчтөнд сорилт хийх, шаардлагатай бол биопси хийх. Эмчилгээний бронхоскопи нь ус зайлуулах сувгийг хангахын тулд буглаа үүсэх замаар хийгддэг. Зүрх ба хэвлийн хөндийн эрхтнүүдийн хэт авиан шинжилгээг сепсис, бактерийн эндокардит сэжигтэйгээр хийдэг. Уушигны изотопын шинжилгээ, ангиопульмонографи нь уушигны эмболи (PE) сэжигтэй тохиолдолд зориулагдсан байдаг. Шалгалтын төлөвлөгөөнд багтсан нэмэлт аргууд нь үнэн хэрэгтээ ялган оношлох боломжийг олгодог бөгөөд өвчтөний нөхцөл байдлын хүнд байдал ба / эсвэл оношлогооны хайлт шаардлагатай өвчний хэвийн бус явцаас хамааран эмнэлэгт хэвтдэг эмнэлэгт хийгддэг.
Уушгины хатгалгааны хүндийн зэргийг тодорхойлох Энэ нь оношийг тогтоох гол цэгүүдийн нэг бөгөөд нозологийн хэлбэрийг тогтоосны дараа эмчийн хувьд эхний байранд ордог. Дараагийн үйлдлүүд (эмнэлэгт хэвтэх заалтыг тодорхойлох, аль хэлтэст) нь нөхцөл байдлын хүнд байдлаас хамаарна.
Эмнэлэгт хэвтэх шалгуур
Уушгины хатгалгаатай өвчтөнийг эмнэлэгт хэвтүүлэх нь дараахь хүчин зүйлүүдтэй холбоотой байдаг: - 70-аас дээш насны; - хавсарсан архаг өвчин (уушигны архаг бөглөрөлт өвчин, зүрхний түгжрэл, архаг гепатит, архаг нефрит, чихрийн шижин, архидалт, мансууруулах бодисын хэрэглээ, дархлал хомсдол); - гурав хоногийн дотор амбулаторийн эмчилгээ үр дүнгүй; - төөрөгдөл эсвэл ухамсар буурах; - боломжит хүсэл эрмэлзэл; - минутанд 30-аас дээш удаа амьсгалах; - тогтворгүй гемодинамик; - септик шок; - халдварт метастазууд; - олон талт гэмтэл; - эксудатив гялтангийн үрэвсэл; - буглаа үүсэх; - лейкопени 4000/мл-ээс бага эсвэл лейкоцитоз 20,000-аас дээш; - цус багадалт: гемоглобин 9 г/мл-ээс бага; - бөөрний дутагдал (мочевин 7 ммоль-ээс их); - нийгмийн шинж тэмдэг.
Эрчимт эмчилгээний заалтууд- Амьсгалын дутагдал - PO2/FiO2<250 (<200 при ХОБЛ), признаки утомления диафрагмы, необходимость в механической вентиляции; - Недостаточность кровообращения - шок (систолическое АД<90 мм рт.ст., диастолическое АД<60 мм рт.ст.), необходимость введения вазоконстрикторов чаще, чем через 4 часа, диурез < 20 мл/ч; - Острая почечная недостаточность и необходимость диализа; - Синдром диссеминированного внутрисосудистого свертывания; - Менингит; - Кома.
Бактерийн эсрэг эмчилгээ
лактам антибиотик
Ихэнх нь? Уушигны паренхим дахь лактам эмийн концентраци цусан дахь хэмжээнээс бага байна. Бараг бүх эм нь гуурсан хоолойн салст бүрхэвчээс хамаагүй бага концентрацитай цэрэнд ордог. Гэсэн хэдий ч амьсгалын замын өвчний олон эмгэг төрүүлэгчид ( H. influenzae, Moraxella catarrhalis, Streptococcus spp.) нь гуурсан хоолойн люмен эсвэл салст бүрхэвчинд яг байрладаг тул амжилттай эмчлэхийн тулд их хэмжээний эм шаардлагатай байдаг. Хийх үү? Амьсгалын доод замын хучуур эдийг бүрхсэн шингэн дэх лактам бэлдмэлийн концентраци нь цэр, гуурсан хоолойн шүүрэлээс их байдаг. Гэсэн хэдий ч, концентрацийн дараа? Лактамын эм нь эмгэг төрүүлэгчийн MIC-ээс хэтрэх тул концентрацийг цаашид нэмэгдүүлэх нь утгагүй болно, учир нь эдгээр эмийн үр нөлөө нь антибиотикийн концентраци MIC-ээс хэтрэх хугацаанаас ихээхэн хамаардаг. ? - Өндөр тунгаар хэрэглэх лактам агентууд нь макролид ба фторхинолонуудаас ялгаатай нь дунд мэдрэмтгий пневмококкийн эсрэг үр дүнтэй хэвээр байна.
макролидууд Макролидууд нь өндөр липофиль шинж чанартай байдаг бөгөөд энэ нь амьсгалын замын эд, шингэн дэх өндөр концентрацийг баталгаажуулдаг. Өндөр тархалттай тул уушигны эдэд илүү сайн хуримтлагдаж, сийвэнгээс илүү өндөр концентрацид хүрдэг.
Азитромицин (Гемомицин) ойролцоогоор ижил шинж чанартай байдаг бол сийвэн дэх концентрацийг тодорхойлоход ихэвчлэн хэцүү байдаг ба уушигны эдэд нэг тарилгын дараа 48-96 цагийн турш маш өндөр түвшинд байдаг. Ерөнхийдөө гуурсан хоолойн салст бүрхэвч дэх шинэ макролидын концентраци нь сийвэнгийн түвшингээс 5-30 дахин их байдаг. Макролидууд нь хучуур эдийн гадаргуу дээрх шингэнээс илүү хучуур эдийн эсүүдэд илүү сайн нэвтэрдэг. Азитромициныг 500 мг-аар нэг удаа амаар уусны дараа хучуур эдийн салст бүрхэвч дэх концентраци нь MIC90-ээс 17.5 дахин их байдаг. S. pneumoniae. эсийн доторх эмгэг төрүүлэгчтэй тэмцэх ( Legionella spp., C. pneumoniae) цулцангийн макрофаг дахь бактерийн эсрэг бодисуудын концентраци нь онцгой ач холбогдолтой юм. Өндөр ионжсон үед? -Лактамын бэлдмэлүүд нь эс дотор бараг нэвтэрдэггүй, макролидууд нь эсийн гаднах орон зай дахь концентрациас хэд дахин их концентрацитай макрофагуудад хуримтлагдах чадвартай байдаг.
Фторхинолонууд Фторхинолонууд нь гуурсан хоолойн салстад ойролцоогоор сийвэн дэх концентрацитай ижил хэмжээгээр хуримтлагддаг. Эпителийн шингэн дэх фторхинолонуудын концентраци маш өндөр байдаг. Энэ бүлгийн эмийн үр нөлөөг үйл ажиллагааны үргэлжлэх хугацаа, концентрацийн аль алинаар нь тодорхойлдог. 1990-ээд оны дунд үеэс амьсгалын замын фторхинолонууд (левофлоксацин, спарфлоксацин) нь нотолгоонд суурилсан анагаах ухааны зарчимд суурилсан антибиотик сонгох алгоритмд хүчтэй байр суурь эзэлсээр ирсэн (АНУ, 1998 оны Халдварт өвчний нийгэмлэгийн зөвлөмж; удирдамж. Америкийн Цээжний Нийгэмлэг, 2001; Британийн Цээжний Нийгэмлэгийн зөвлөмж, 2001) Гэхдээ үүнтэй зэрэгцэн амьсгалын замын фторхинолонуудын өртөг нь ердийн практикт хэрэглэдэг антибиотикийн зардлаас хамаагүй өндөр байдаг гэдгийг тэмдэглэх нь зүйтэй. Үүнээс гадна, энэ бүлгийн эмийг хүүхэд, жирэмсэн эмэгтэйчүүдийг эмчлэхэд хэрэглэхийг хориглосон хэвээр байна.
Аминогликозидууд Аминогликозидууд нь ойролцоогоор ижил эд, сийвэнгийн концентрацийг харуулдаг. Биологийн загвартай харьцуулбал гуурсан хоолойн шүүрэл дэх гентамицины концентрацийг булчинд, булчинд нэг удаа, судсаар олон удаа тарьснаар гуурсан хоолой дахь гентамицины концентраци нь зөвхөн судсаар тарьж хэрэглэснээр MIC түвшинд хүрсэн байна. Аминогликозидууд нь макрофагуудад (рибосомуудад) аажмаар хуримтлагддаг боловч үүнтэй зэрэгцэн үйл ажиллагаагаа алддаг. Ванкомициныг судлахад амьсгалын доод замын хучуур эдийг бүрхсэн шингэн дэх энэхүү антибиотик нь амьсгалын замын халдварын ихэнх Gr + - үүсгэгч бодисуудын хувьд MIC90-ийн утгад хүрдэг болохыг харуулсан. Эмпирик антибиотик эмчилгээ хийхдээ нянгийн эсрэг үр нөлөөг сайжруулж, илүү өргөн хүрээний эмгэг төрүүлэгчтэй тэмцэх боломжийг олгодог эмийн хослолыг хэрэглэх нь оновчтой юм шиг санагддаг. Макролидуудыг цефалоспоринтой хослуулахтай холбоотойгоор бактериостатик ба нян устгах үйлчилгээтэй эмийг хослуулан хэрэглэхийг зөвшөөрөхгүй гэсэн одоо байгаа санал бодлыг дахин хянаж үзсэнийг тэмдэглэх нь зүйтэй. 1-3-р хүснэгтэд өвчтөний нас, нөхцөл байдал, уушгины хатгалгааны хүнд байдлаас хамааран эмнэлзүйн янз бүрийн нөхцөлд антибиотикийг сонгох арга барилыг үзүүлэв.
Уран зохиол
1. Чучалин А.Г. Хатгалгаа. - М., 2002.
2. Олон нийтийн менежментийн прагматик удирдамж
насанд хүрэгчдийн уушгины хатгалгаа (Process Citation-д). Клин. inf. Dis. - 2000.
- 31-р боть. - Х.347.
3. Bartlett J. Амьсгалын замын халдварын менежмент. -
Lippincott W. et Wilkins, 2001.
4 Brevis R.A.L. Амьсгалын замын өвчний талаархи лекцийн тэмдэглэл. - Блэквелл
шинжлэх ухааны нийтлэлүүд, 1985 он.
5. Олон нийтийн олдмол уушгины хатгалгааны эмпирик эмчилгээ: ATS ба IDSA
Удирдамж.Америкийн Торак. соц. - 2001 он.
6. Fein A. et al. Уушгины хатгалгаа болон бусад өвчнийг оношлох, эмчлэх
амьсгалын замын халдварууд. - Professional Communications Inc., 1999 он.
7. Inglis T.J.J. клиник микробиологи. - Черчилл Ливингстон, 1997 он.
8. Насанд хүрэгчдийн олон нийтийн эзэмшсэн амьсгалын доод замын менежмент
халдварууд. Олон нийтийн олдмол уушгины хатгалгааны тухай Erohtan судалгаа (ESOCAP)
хороо / Дарга нар: Хучон Г., Вудхед М. - 1999.
9. Мандел Л.А. олон нийтийн гаралтай уушигны үрэвсэл. Этиологи, эпидемиологи
ба эмчилгээ. Цээж. - 1995. - 81-р боть. - P. 357.
10. Уушгины хатгалгаа. Эд. А.Торрес, М.Вудхед нар. - Эропын амьсгалын зам
Монограф., 1997
11. Уушигны ялгавартай оношлогоо. Харолд Заскон. W. B. Saunders,
2000.
12. Bartlett JG, Gorbach SL, Tally FP, et al. Бактериологи ба эмчилгээ
уушигны анхдагч буглаа. Am Rev Resspire Dis. 1974;109:510-518.
13. Huxley EJ, Viroslav J, Grey WR, et al. Залгиурын урам зориг
хэвийн насанд хүрэгчид болон сэтгэлийн хямралтай өвчтөнүүд. Би Ж Мед.
1978;64:564-568.
14. Driks MR, Craven DE, Celli BR, et al. Эмнэлгийн уушгины хатгалгаа
Антацид эсвэл гистаминтай харьцуулахад сукралфат өгсөн интубацитай өвчтөнүүд
2 төрлийн хориглогч. N Engl J Med. 1987;317:1376-1382.
15. Tryba M. Цочмог стрессийн цус алдалт, эмнэлгийн уушгины хатгалгааны эрсдэл.
агааржуулалттай эрчимт эмчилгээний тасгийн өвчтөнүүдэд: Сукралфат эсрэг
антацид. Би Ж Мед. 1987;83(3Б нэмэлт):117-124.
16 Bartlett JG, Finegold SM. Уушигны анаэроб халдварууд ба
гялтангийн орон зай. Am Rev Resspire Dis. 1974;110:56-77.
17 Finegold SM. Хүний өвчний анаэроб бактери. Нью Йорк:
Академик хэвлэл; 1977.
18 Bartlett JG, Finegold SM. Гялтангийн уушигны анаэроб халдвар.
Анагаах ухаан (Балтимор). 1972;51:413-450.
PE-ийн ялгах оношлогоо нь түүний бие даасан эмнэлзүйн шинж тэмдгүүдийн ноцтой байдлаас хамаарна.
PE-д давамгайлж буй амьсгаадалт ба амьсгаадалт нь өвчтөнд байгаа гэдгийг илтгэж болно зүрхэсвэл гуурсан хоолойн багтраа.Алдартай хүмүүсийн тухай ярих ч хэрэггүй уушгины хатгалгаа,Энэ нь ихэвчлэн эмнэлгийн өмнөх үе шатанд үндэслэлгүй оношлогддог. Оношлогооны хүндрэлтэй тохиолдолд тромбоэмболийн хүндрэлийн эрсдэлт хүчин зүйл, уушгинд аускультаторын зураглалд онцгой анхаарал хандуулах хэрэгтэй бөгөөд уушигны эмболи үүсэх магадлалыг мартаж болохгүй. Уушигны эмболи, зүрхний ба гуурсан хоолойн багтраа өвчний үндсэн ялгах оношлогооны шинж тэмдгүүдийг Хүснэгтэнд нэгтгэн үзүүлэв. 8.2.
Уушигны артерийн задралын эмгэг нь анхдагч тромбозын үед ч тохиолдож болно; өөх тос, агаар, септик эсвэл хавдрын эмболи бүхий. Уушигны артерийн бөглөрлийн эдгээр шалтгааныг голчлон хүнд гэмтэл, сүүлийн үеийн мэс засал, венийн хатгалт, сепсис, онкологийн өвчин гэх мэт түүхийн мэдээллээс харж болно.
At өөхний эмболихамт -тайамьсгал давчдах, уушигны хавангийн шинж тэмдэг, сэтгэлийн түгшүүр, ухамсрын сулрал зэргийг тэмдэглэж байна. Өөх тосны эмболи бүхий өвчтөнүүд ихэвчлэн хүзүү, цээжний урд гадаргуу, коньюнктив дээр петехиал цус алдалт үүсдэг.
At агаарын эмболисистемийн судлууд, баруун ховдолд агаар байгаа нь тодорхой "тээрмийн дугуйны чимээ" гарч ирэхэд хүргэдэг.
Anginal өвдөлтийн үед PE-тэй ялгах онош тавих шаардлагатай байж болно цочмог миокардийн шигдээс(Хүснэгт 8.3), өөрчлөлтийн ялгаа ЭКГцагт ТЕЛАба доод зүрхний шигдээсийг Хүснэгтэнд үзүүлэв. 8.4. Өвчний харьцангуй хожуу үед ялгах оношлогоонд миокарди (ялангуяа баруун ховдолд үхжил тархах үед) уушигны эмболи үүсэхэд хүндрэл учруулж болзошгүйг анхаарч үзэх хэрэгтэй.


Хэвлийн өвдөлтийн хам шинжийн үед уушигны эмболизмын ялгавартай оношлогоо хийх шаардлагатай байдаг. ходоод гэдэсний замын цочмог өвчин(цочмог холецистит, цочмог нойр булчирхайн үрэвсэл). PE байгаа нь хавдсан эрүүний судлууд болон элэгний рефлюкстэй хавсарсан элэгний огцом өсөлтөөр нотлогддог; амьсгал давчдах, тахикарди, артерийн гипотензи, уушигны артерийн II аяыг онцлон тэмдэглэх, зүрхний цочмог уушигны электрокардиографийн шинж тэмдэг, гүн венийн тромбозын шинж тэмдэг.
Эмчилгээний хичээлийн арга зүйн комисс
Төв зохицуулах арга зүйн зөвлөлөөр батлав
Ярославль улсын анагаах ухааны академи
ОРШИЛ
Уушигны эмболи (PE) нь венийн систем эсвэл зүрхний баруун танхимд үүссэн тромбоор уушигны артерийн орыг бөглөрөх явдал юм.
Цочмог уушигны эмболи нь гэнэтийн үхлийн хамгийн түгээмэл шалтгаануудын нэг юм. Үүний зэрэгцээ, уушигны том эмболи ч гэсэн өвчтөнүүдийн 30% -д нь in vivo оношлогддог. PE-ийн тархалтын хамгийн үнэн зөв шалгуур бол задлан шинжилгээний мэдээллээс үзэхэд түүний давтамж гэж тооцогддог. Энэ нь нэлээд өргөн хүрээтэй (4% -иас 64%), дунджаар 13-33% хооронд хэлбэлздэг. Янз бүрийн зохиогчдын хэлснээр. Өвчтөнүүдийн 40-70% -д PE нь in vivo оношлогддоггүй.
Тиймээс уушигны эмболи нь оношлогдоогүй эмнэлзүйн эмгэгийн эмгэгүүдийн дунд эхний байруудын нэгийг эзэлдэг. PE-ийн ийм давтамж нь бүх мэргэжлийн эмч нарын сэтгэлийг түгшээж байгаа шалтгаан бөгөөд түүний оношлогоо, эмчилгээг сайжруулах арга замыг эрэлхийлэх шаардлагатай болдог.
ЭТИОЛОГИ, ӨВГӨГЧИД
PE-ийн хамгийн түгээмэл шалтгаан нь венийн эмболийн салалт, уушигны артерийн хэсэг эсвэл бүхэлд нь бөглөрөх явдал юм. Тохиолдлын 85-90% -д эмболийн эх үүсвэр IS1 байрладаг доодхөндий венийн судас эсвэл хөл, аарцагны судаснуудад, бага тохиолддог - баруун зүрх, дээд мөчдийн судлууд. Төрөл бүрийн гэмтэл (үүнд мэс заслын дараах гэмтэл), зүрхний архаг дутагдал, хэвтрийн амралт, цусны урсгал удаашрах нь тромбоз үүсэхэд хүргэдэг. Миокардийн шигдээс, цус харвалт, зүрхний декомпенсаци, доод мөчдийн архаг венийн дутагдалтай өвчтөнүүдэд уушигны эмболи ихэвчлэн хөгждөг.
Цочмог венийн тромбоз нь янз бүрийн онкологийн өвчний арын дэвсгэр дээр хөгжиж болно. Хорт хавдрын хордлого нь цус тогтоох өөрчлөлтийг үүсгэдэг, фибринолизийн системийг дарангуйлж, цусны гиперкоагуляцийн шинж чанарыг сайжруулдаг.
TELA бол мэс заслын дараах үеийн "гай гамшиг" юм. Ихэнхдээ түрүү булчирхай, давсаг, хэвлий, бүдүүн гэдэс, ходоодонд мэс засал хийсний дараа үүсдэг. Энэ хүндрэл нь ихэвчлэн гэмтлийн өвчтөнүүд, ялангуяа өндөр настнуудад үүсдэг.
Таргалалт, жирэмслэлт, жирэмслэлтээс хамгаалах дааврын бэлдмэл хэрэглэх, удамшлын тромбофили (антитромбин III, уураг С, 5-ын дутагдал) зэрэг нь TELL-д нөлөөлдөг хүчин зүйлүүд юм. PE нь эгэмний доорх венийн катетержуулалтын үр дүнд, хүүхдүүдэд хүйн сепсисийн хүндрэлийн үр дүнд үүсдэг.
Унтраасан артерийн орны эзэлхүүнээс хамааран жижиг, том, том хэмжээтэй байдаг рууүхлийн цочмог эмболи нь уушигны артерийн орны гаднах эзэлхүүнтэй дээр 25, 50, 50-аас дээш, 75% -иас дээш. Тохиолдлын 10-25% -д уушигны шигдээс нь эмболизмын дараа үүсдэг. Гуурсан уушигны анастомозоор дамжин байрлах уушигны эдийг бөглөрөхөөс алсад судасжилт хангалттай байвал уушигны шигдээс үүсэхгүй.
PE-ийн эмгэг физиологийн өөрчлөлт нь уушигны артерийн ор, уушигны артерийн гипертензийн эсэргүүцлийн өсөлтөөр илэрдэг бөгөөд энэ нь баруун ховдолын ачаалал нэмэгдэж, зарим тохиолдолд түүний цочмог дутагдалд хүргэдэг. Зүрх, уушигны хавсарсан өвчингүй өвчтөнүүдэд уушигны цусны даралт ихсэх нь эмболийн түгжрэлийн босго хэмжээнээс хэтэрсэн үед үүсдэг - уушигны цусны эргэлтийн 50% нь бөглөрдөг. Энэ үзүүлэлтийн цаашдын өсөлт нь уушигны судасны нийт эсэргүүцэл, уушигны их бие ба зүрхний баруун танхим дахь даралт зэрэг зэрэг нэмэгдэж, зүрхний гаралт, артерийн цусан дахь хүчилтөрөгчийн хурцадмал байдал буурахад хүргэдэг. Цочмог үе шатанд уушигны их хэмжээний эмболи нь уушигны цусны эргэлтийн даралтыг 70 мм м.у.б-ээс ихгүй нэмэгдүүлэхэд хүргэдэг. Энэ үзүүлэлтийн түвшнээс хэтэрсэн нь эмболийн бөглөрлийн урт хугацааны шинж чанар эсвэл уушиг-зүрхний архаг эмгэг байгааг илтгэнэ.
ТЕЛЕ КЛИНИК
PE-ийн эмнэлзүйн зураглал нь бараг ямар ч шинж тэмдэггүй, хурдан хөгжиж буй уушигны зүрхний цочмог өвчин хүртэл ихээхэн ялгаатай байдаг.
Ихэвчлэн гурван үндсэн сонголт байдаг ТЕЛА:цочмог, субакут ба давтагдах
Цочмог курсөвчтөнүүдийн 30-35% -д тохиолддог бөгөөд энэ нь амьсгал давчдах, уналт, психомоторын цочрол, хөхрөлт зэрэг шинж тэмдгүүдээр тодорхойлогддог бөгөөд их хэмжээний эсвэл том тромбоэмболизмтэй холбоотой байдаг. TELA-ийн энэ хувилбар нь аянга хурдан хууль эрх зүйн үр дүнд хуримтлагддаг.
Цочмог курс(45-50%) нь дүрмээр бол уушигны тромбоз нэмэгдэж, эхэндээ жижиг эсвэл том эмболи дээр уусдаг. Энэ хувилбар нь амьсгалын замын болон баруун ховдлын дэвшилтэт дутагдал, плевропневмони шинж тэмдэг, ихэвчлэн цус алдалтаар илэрдэг.
давтагдах курсӨвчтөнүүдийн 15-25% нь жижиг судасны тромбоэмболизмын улмаас давтан, 3-5 удаа ба түүнээс дээш удаа цочмог дайралтаар тодорхойлогддог, маск дор урсаж, богино хугацаанд ухаан алдах, плитаны халдлага, тодорхойгүй халуурах, хэвийн бус angina pectoris, уушгины хатгалгаа, хуурайшилт зэрэг шинж тэмдэг илэрдэг. гялтангийн үрэвсэл.
Давтамж буурах зэргээс хамааран HELA-ийн шинж тэмдгүүдийг дараахь байдлаар илэрхийлж болно: амьсгал давчдах, тахикарди, халуурах, хөхрөлт, өвдөлтийн хамшинж, уушигны артерийн хоёр дахь дээд хэсгийг онцлон тэмдэглэх, ханиалгах, уушгинд амьсгал давчдах, уналт, уналт. харшлын шинж тэмдэг, умайн хүзүүний венийн хаван, гялтангийн үрэлт, цус алдалт, үхэхээс айх, элэг хавагнах, зүрхний хэмнэл алдагдах, тархины үйл ажиллагаа алдагдах, уушигны артерийн систолын шуугиан, бөөлжих, гуурсан хоолойн агшилт, уушигны бөглөрөл, шээсний дутагдал, шээсний дутагдал.
Эдгээр шинж тэмдгүүдийн тархалт, хослолоос хамааран дараахь синдромуудыг ялгадаг.
- уушигны гялтангийн хамшинж - амьсгал давчдах, цээжээр өвдөх, ханиалгах, заримдаа цэртэй. Энэ хам шинж нь жижиг ба том том эмболизмын үед тохиолддог, i.e. нэг дэлбээний артери эсвэл уушигны артерийн захын мөчрүүдийн бөглөрөлтэй;
- зүрхний синдром: өвчүүний ард өвдөлт, таагүй байдал, тахикарди, уналт, ухаан алдах хүртэл гипотензи. Умайн хүзүүний венийн судас хавагнах, венийн судасны цохилт эерэг, уушигны артерийн дээгүүр хоёр дахь ховилын өргөлт, төвийн венийн даралт ихсэх шинж тэмдэг илэрч болно. Энэ хувилбар нь уушигны их хэмжээний эмболизмын шинж чанар юм;
- тархины хам шинж; ухаан алдах, цус харвалт, таталт. Энэ хувилбар нь өндөр настан линденд зориулагдсан байдаг.
Эдгээрхам шинж нь янз бүрийн хослолд eochs1at1.sya байж болно.
Амьсгал давчдах, тахикарди HELA-ийн хамгийн түгээмэл илрэлүүд нь өвчтөнүүдийн 70-100% -д ажиглагддаг. Амьсгал давчдах нь дүрмээр бол гэнэт гарч ирдэг, үхэхээс айх мэдрэмжтэй хавсарч, харилцан адилгүй байдаг бөгөөд минутанд дунджаар 30-40 амьсгал байдаг. Ихэнх тохиолдолд амьсгал давчдах нь чимээ шуугиантай амьсгалах, цээжний албадан хөдөлгөөн дагалддаггүй "чимээгүй" шинж чанартай байдаг.
Зүрхний цохилт 90-160 хооронд хэлбэлздэг бөгөөд минутанд дунджаар 110 хүртэл байдаг. Экстрасистол болон тосгуурын фибрилляци хэлбэрээр хэмнэл алдагдах боломжтой.
Арьс, салст бүрхэвчийн өнгө өөрчлөгдөнө PE-ээс тромбозтой судасны калибр, гипотензи зэрэг, хавсарсан судас нарийсах гэх мэт зэргээс хамаарч болно. Зөвхөн том ишний тромбоэмболизмын үед арьсны хөхрөлт үүсдэг, бусад өвчтөнүүдэд акроцианозтой хавсарч "үнслэг" цайвар өнгөтэй байдаг бол зарим өвчтөнд хөхрөлт, хөхрөлт хосолсон байдаг.
Температурын өсөлтСубфебриль, бага зэрэг халууралт нь PE-ийн эхний өдрүүдээс эхэлдэг бөгөөд 10-12 хоног хүртэл үргэлжилдэг. Халуурах нь гялтангийн болон уушигны үрэвсэлт өөрчлөлтүүдтэй холбоотой бөгөөд ихэнхдээ уушигны артерийн дунд болон жижиг мөчрүүдэд гэмтэл учруулдаг.
Цус алдалт PE-ийн сонгодог илрэл гэж тооцогддог байсан , үнэндээ өвчтөнүүдийн 30% -иас илүүгүй тохиолддог. Ихэнхдээ бага хэмжээний салст цэртэй ханиалгах, бие махбодийн өвөрмөц бус өөрчлөлтүүдтэй хавсарч цохиурын чимээ шуугиантай, амьсгал суларч, хязгаарлагдмал талбайд нарийн хөөстэй цуурхал гарч ирдэг бөгөөд олон өвчтөнд гялтангийн үрэлт сонсогддог.
Өвдөлтийн синдромӨвчтөнүүдийн 40-70% -д ажиглагдсан, энэ нь өөр шинж чанартай байж болно: 1) уушигны их биений их хэмжээний бөглөрөл бүхий ангинозтой төстэй; 2) уушиг-гялтангийн: 3) холимог, эхний хоёр сонголтыг хослуулсан: 4) хэвлийн, баруун диафрагмын гялтан хальс ихэвчлэн гэмтсэний улмаас цочмог хэвлий гэж андуурсан зургаар тодорхойлогддог. Үүний зэрэгцээ, дисфаги, hiccups, belching, өтгөний эмгэг гэх мэт ажиглагдаж болно.
Артерийн гипотензи ба уналт- PE-ийн байнгын, тогтмол илрэл. өвчтөнүүдийн тал орчим хувь нь ажиглагддаг, артерийн гипотензи нь венийн гипертензитэй хослуулах шинж чанартай байдаг; системийн эргэлтийн гемодинамикийн өөрчлөлт нь тархины эмгэг, голтын болон бөөрний цусны эргэлтийн эмгэгүүд дагалдаж болно. Их хэмжээний тромбоэмболизмын үед уналт ихэвчлэн ажиглагддаг бөгөөд түүний үргэлжлэх хугацаа нь таамаглалын таагүй шалгуур болдог.
Уушигны цочмог тархины хам шинж PE-д эмнэлзүйн болон электрокардиографийн ялгаатай шинж тэмдэг илэрдэг. Зүрхний импульс ихсэх, хүзүүний венийн судас хавагнах, зүрхний баруун зах тэлэх, зүүн талын II хавирга хоорондын зайд лугшилт, II тонусны өргөлт ба уушигны артери дээр хуваагдах, дээрээс нь систолын шуугиан гарах. , ижил төстэй дуу чимээ нь трикуспид хавхлагын хэтийн төлөвт сонсогдож, хэмнэл алдагдах, ЭКГ дээр зүрхний баруун талд хэт ачааллын шинж тэмдэг илэрч болно.
Миокардийн шигдээсийн бие махбодийн шинж тэмдэг, түүний хүндрэлүүдплевропневмонигийн эмнэлэгтэй төстэй. Уушигны шигдээс нь өвчний 1-2 долоо хоногийн төгсгөлд тохиолддог гадны (ихэнхдээ баруун талд) сероз-фибриноз эсвэл цусархаг гялтангийн үрэвсэлээр тодорхойлогддог. Уушигны шигдээсийн цочмог үе шатанд (2-5 долоо хоногт) уушигны эд эсийн үхжилийн бүтээгдэхүүнийг шингээж авснаас болж харшлын синдром үүсч болно. Энэ нь арьсны тууралт, эозинофили, хоёр дахь давалгааны үрэвсэл, гялтангийн үрэвсэлээр илэрдэг.
ТӨВШӨГИЙН ОНОШЛОГО АРГА
PE-ийн бүх хэлбэрийг оношлох нь хангалтгүй хэвээр байгаа бөгөөд оношлогооны алдаа нэлээд түгээмэл байдаг. Диатезийн PE-ийн гол түлхүүр нь өвчтөний зохих ангилалд тохиолдох боломжийг санах явдал юм. PE-ийг зөв, цаг тухайд нь оношлох нь эмчилгээний амжилтын дор хаяж тал хувь юм.
ЭКГ PE-ийн хэд хэдэн шинж тэмдгийн хам шинжийг тодорхойлох боломжийг олгодог.
2) Y 1-3 хар тугалга дахь сөрөг Т долгион ба тэдгээрийн тэлэлт;
3) III, AYF, Y 1-3 хар тугалга дахь ST сегментийн өсөлт, I, II, AYZ, Y 5-6 хар тугалга дахь түүний бууралт;
4) түүний багцын баруун хөлний түгжрэл, зүрхний хэм алдагдал үүсэх;
5) зүрхний баруун хэсгүүдийн хэт ачааллын шинж тэмдэг.
эхокардиографицочмог, цочмог эсвэл архаг уушигны судасны хөгжлийг шүүх боломжийг олгодог, зүүн ховдолын хавхлагын аппарат, миокардийн эмгэгийг үгүйсгэдэг; Энэ аргыг мөн уушигны төв артерийн судасжилтыг үнэлэх, зууван нүхийг илрүүлэхэд ашигладаг.
Уушигны тодосгогч бус рентген зурагЭнэ нь тромбоэмболизмыг оношлох тусгай аргуудад хамаарахгүй бөгөөд хамгийн сайн нь PE-ийг сэжиглэх боломжийг олгодог. Рентген шинж тэмдэг: баруун зүрхний цочмог тэлэлт, цусны даралт ихсэхээс болж дотогшоо орох зам тэлэх, диафрагмын өндөр зогсолт, Бестермаркийн шинж тэмдэг (эмболийн бөглөрлийн хэсэгт уушигны хэв маягийн хомсдол) нь уушигны том эмболизмыг илтгэнэ. Уушигны шигдээсийн сонгодог шаантаг хэлбэрийн сүүдэр нь ховор тохиолддог. Одоогийн байдлаар радиологийн мэдээлэл нь PE-ийн оношийг тодруулахад бус харин шинж тэмдгүүдтэй ижил төстэй бусад эмгэгийг хасахад илүү чухал ач холбогдолтой юм.
Уушигны перфузи скан 99mTTc гэсэн шошготой альбумин макросферийг судсаар тарьсны дараа үүсдэг. Наад зах нь хийгдсэн сцинтиграмм дээр уушигны цусны урсгалын эмгэг байхгүй хоёрттөсөөлөл (урд ба хойд) энэ оношийг бүрэн үгүйсгэдэг. PE-ийн сэжигтэй өвчтөнүүдийн үзлэгийг эхлүүлэхийн тулд энэ шинжилгээний аргыг ашиглах нь хамгийн тохиромжтой. Эмболизмын өндөр магадлалтай шалгуур нь уушигны цусны урсгалын сегментчилсэн "хаалт" юм. Хатуу сегментчилэл эсвэл олон тооны цусны урсгалын согог байхгүй тохиолдолд PE-ийн оношийг тавих магадлал багатай (эвдрэл нь бусад шалтгаанаас үүдэлтэй байж болно - уушигны үрэвсэл, хавдар, гидроторакс гэх мэт), гэхдээ үүнийг үгүйсгэхгүй. Ийм тохиолдолд ангиографийн баталгаажуулалт шаардлагатай.
Хэт авианы сканнерДоод мөчний гүн судлууд нь тромбоз байгаа эсэхийг найдвартай үнэлэх боломжийг олгодог.
Ангиопульмонографи PE-ийн оношлогоо, эмчилгээний тактикийг сонгоход шийдвэрлэх үүрэг гүйцэтгэдэг. Ока нь их хэмжээний тромбоэмболизмыг үгүйсгэхгүй, мэс заслын оролцоо - эмболэктоми хийх шаардлагатай байгаа бүх тохиолдолд заадаг. Харамсалтай нь энэ чухал судалгааг зөвхөн ангиографи нь баруун зүрхний шинжилгээ, ретроград илеокавографитай хослуулан хийдэг тусгай төвүүдэд хийх боломжтой.
Лабораторийн судалгааны аргууд. Цусны бүлэгнэлтийн болон антикоагуляцийн тогтолцооны үзүүлэлтүүдийн ретроспектив шинжилгээ нь ихэнх өвчтөнүүдэд PE үүсэхээс өмнө гиперкоагуляци үүсэх хандлагатай байдаг, тромбоэмболизмын цочмог үед цусны бүлэгнэлтийн эсрэг системийг нөхөн сэргээх идэвхжил, субакутит үед илэрдэг. Энэ хугацаанд гиперкоагуляци үүсэх хандлага нэмэгдэж, энэ нь PE дахин давтагдах нөхцлийг бүрдүүлдэг. Цочмог үе шатанд лейкоцитозын эхэн үеийн шинж тэмдэг илэрдэг (ихэвчлэн хатгах шилжилттэй), энэ нь үргэлжилдэг. 2 5 долоо хоног хүртэл, лейкоцитозтой зэрэгцэн ESR-ийн өсөлт нь онцлог шинж чанартай байдаг (өвчтөний 80% орчимд). Цочмог үед эозинопени, лимфопени, харьцангуй моноцитоз ажиглагдаж, цочмог үед харшлын илрэлийн арын үед эозинофили 12-23% -ийн хооронд хэлбэлздэг. Өвчтөнүүдийн 40-46% -д гипохромын цус багадалт, билирубинеми нь шууд бус фракц нэмэгддэг. TEll нь LDH (ялангуяа LDH 3), альдолаза, ALT, AST ба CPK-ийн хэвийн агууламжтай шүлтлэг фосфатазын идэвхжил нэмэгдсэнээр тодорхойлогддог.
Өвчтөнүүдийн 50% -д шээсний ерөнхий шинжилгээнд гипоксийн нөхцөлд бөөрний цусны урсгал алдагдсаны үр дүнд уураг, микрогематури илэрч болно.
PE-ийн бусад лабораторийн үзүүлэлтүүдээс уушигны шигдээсийн хөгжилд цэрний сидерофаг хайх, өвчтөнүүдийн зөвхөн тал хувь нь цусархаг шинж чанартай гялтангийн шингэний шинжилгээ хийхийг зөвлөж байна.
ХӨГДӨНГИЙН ЯЛГААН ОНОШЛОГОО
Уушигны артерийн систем дэх тромбоэмболизмыг бусад төрлийн эмболизм (агаар, өөх тос, хавдрын эс гэх мэт), уушигны анхдагч тромбоз, гуурсан хоолойн артерийн эмболизм, миокардийн шигдээс, аортын аневризм, уушиг, гялтангийн цочмог өвчин (уушгины хатгалгаа) -аас ялгах шаардлагатай. , ателектаз, пневмоторакс гэх мэт), цээжний мэс заслын дараах цочмог хүндрэлүүд, тархины цусны эргэлтийн цочмог эмгэг, цочмог холецистит, цочмог нойр булчирхайн үрэвсэл болон дотоод эрхтний бусад өвчин.
Эмнэлзүйн практикт хамгийн түгээмэл алдаа бол миокардийн шигдээсийг хэтрүүлэн оношлох явдал юм. Энэ нь эмнэлзүйн зурагтай ижил төстэй байдал, ЭКГ-ын өгөгдлийг тайлбарлахад хүндрэлтэй, ялангуяа өмнөх миокардийн шигдээсийн арын дэвсгэртэй холбоотой юм. Эдгээр нөхцлүүдийн ялган оношлохдоо PE нь ихэвчлэн мэс заслын дараах үе болон удаан хугацаагаар хэвтэх шаардлагатай хүмүүст үүсдэг гэдгийг анхаарч үзэх хэрэгтэй; Энэ нь өвчний эхний өдрүүдээс амьсгал давчдах, тахикарди, илүү тод хөхрөлт, ихэвчлэн амьсгалахтай холбоотой өвдөлт, заримдаа цус алдалт, цусан дахь лейкоцитын хэмжээ ба ESR зэрэгцэн нэмэгдэх, уушигны гэмтлийн эмнэлзүйн болон рентген шинж тэмдгүүдээр тодорхойлогддог. , цочмог cor pulmonale-ийн физик болон электрокардиографийн шинж тэмдэг. Нэмж дурдахад, PE-ийн үед аспарагик трансаминаза ба креатин фосфокиназын хэвийн үйл ажиллагаа нь LDH (ялангуяа LDH 1) -ийн идэвхжил нэмэгдэхэд ихэвчлэн ажиглагддаг.
ЭКГ дээр PE-ийн онцлог шинж тэмдгүүдээс ялгаатай. "Оношлогооны аргууд" хэсэгт миокардийн шигдээсийн шинж чанарын өөрчлөлтүүд ажиглагдаж байна: эмгэгийн Q долгион, ST интервалын шилжилт, Т долгионы туйлшралын өөрчлөлт, миокардийн шигдээсийн үеүүдэд тохирсон өөрчлөлтийн тодорхой динамик байдаг. Онцлог шинж чанар нь уушигны корейны зураг байхгүй, зүүн зүрхний өөрчлөлт (гипертрофи, хэт ачаалал) юм.
PE-ийн алдаатай оношлогооны хоёрдугаарт уушгины хатгалгаа байдаг. Ялгаварлан оношлоход PE-ийн хөгжилд нөлөөлж буй хүчин зүйлүүд, эмболизмын эх үүсвэр байгаа эсэх, эмболизмын холбогдох эмнэлзүйн болон рентген шинж тэмдгүүд (гялтангийн үйл явцад оролцох, гэмтлийн олон талт, нүүдлийн шинж чанар, судасжилтыг бэхжүүлэхээс илүүтэйгээр сулрах) хэв маяг, уушигны үндэс дэх өөрчлөлт, баруун зүрхний цочмог хэт ачаалал байгаа эсэх) анхаарч үзэх хэрэгтэй.
Цочмог тархины уушигны хам шинж үүсч болно цагтастматик статусын эсрэг гуурсан хоолойн багтраа өвчтэй өвчтөнүүд. PE-ийн хувьд гуурсан хоолойн багтраагаас ялгаатай нь гуурсан хоолойн бөглөрлийн хамшинж нь онцлог шинж биш юм.
Тромбоген бус уушигны эмболийн олон янзын хувилбарууд нь цочмог уушигны хам шинж дагалддаг. Үүнд өөх тос, агаарын эмболи; гематоген үсэрхийллийн үед хавдрын эсүүдийн эмболи нь ихэвчлэн тромбозтой хавсарч эсвэл хоёрдогч тромбозоор хүндэрдэг.
Цочмог хэлбэрийн уушигны cor pulmonale нь олон удаа давтагдах PE болон уушигны карциноматозын үед ажиглагддаг. Рентген зурагны онцлог шинж чанар, эритроцитозын хандлага, тромболитик эмчилгээний сөрөг үр дүн нь уушгины карциноматозыг дэмждэг.
Уушигны эмболи ба анхдагч тромбозын ялгах оношлогоонд болонуушигны артерийн систем нь тромбозын хувьд илүү түгээмэл байдаг уушигны шигдээс үүсэхэд чухал ач холбогдолтой. Тромбоэмболизмаас ялгаатай нь тромбоз нь органик өөрчлөлтийн нөхцөлд (васкулит, атеросклероз) ихэвчлэн үүсдэг, цусны урсгал удааширч, илүү удаан хөгжиж, эмнэлзүйн хувьд илүү хүчтэй хөхрөлт, рентген шинжилгээгээр - аль нэгнийх нь хэв гажилт давамгайлсан байдаг. Үндэс. Тромбоз ихсэх нь ихэвчлэн уушигны цочмог буюу архаг хэлбэрийн corporale үүсэхэд хүргэдэг.
Өдөр тутмын эмнэлзүйн практикт PE нь уушигны артерийн систем дэх тромбозоос хамаагүй илүү түгээмэл байдаг (уран зохиолын дагуу 4 дахин их).
Зарим тохиолдолд PE нь гуурсан хоолойн артерийн тромбозоос ялгагдах ёстой. Ийм боломж бий цагтзүрхний ревматик өвчин, бактерийн эндокардит, зүүн ховдолын шигдээсийн дараах аневризм, ялангуяа тосгуурын фибрилляцийн фонтой өвчтөнүүд. Ийм тохиолдлууд нь бусад дотоод эрхтнүүдийн зүрхний шигдээс, зүүн ховдолын хэт ачааллын шинж тэмдэг илэрдэг уушигны шигдээсийн зураглалаар тодорхойлогддог.
ПЕТРИЙН ЭМЧИЛГЭЭ
PE-ийн консерватив эмчилгээний гол арга бол титэмүүдийн дотоод фибринолитик үйл ажиллагааг идэвхжүүлж, реологийн үзүүлэлтүүдийг сайжруулдаг эмүүдтэй хослуулан антикоагулянт эмчилгээ юм.
Фибринолитик эмчилгээний тусламжтайгаар уушигны артерийн судсыг сэргээх боломжтой. Энэ зорилгоор эндоген фибринолизийн идэвхжүүлэгчийг ашигладаг: стрептокиназа (стрептокиназа, кабикиназа, целназа), урокиназын янз бүрийн бэлдмэлүүд. Стрептокиназын "сонгодог" тун нь 25-30 минутын турш 250,000 IU, дараа нь 100,000 IU / цаг дуслаар 12-24 цагийн турш хэрэглэнэ. Зарим зохиогчдын үзэж байгаагаар шаардлагатай бол фибринолитикийн дусаахыг 3-3 хоног хүртэл сунгаж болно. Хүнд тохиолдолд, эмийн анхны тунг 1,000,000 IU хүртэл нэмэгдүүлж, хэрэглэж болно. inхэдхэн минутын дотор. Хэрэв эрчимт эмчилгээ хийснээс хойш нэг цагийн дараа систолын цусны даралт 90 мм м.у.б-аас бага байвал шээсний хэмжээ 20 мл / цаг-аас бага, хүчилтөрөгчийн хурцадмал байдал 60 мм м.у.б-аас бага байвал эмболэктомийн мэс заслыг тусгайлан тоноглогдсон эмнэлэгт зааж өгнө.
Ихэнх зохиогчдын үзэж байгаагаар шууд үйлчилдэг антикоагулянтуудтай эмчилгээг фибринолитик эмчилгээ дууссаны дараа эхлэх ёстой, гэхдээ зарим эмч гепарин ба фибринолитикийг хоёуланг нь зааж өгдөг. PE-ийн эмчилгээнд тромболитик эмчилгээг нэг удаагийн эмчилгээ хийсний дараа эхлүүлсэн гуравдахь хувилбар бас байдаг. Болус 5-10 мянган нэгж гепарин.
Гепаринтай эмчилгээний үргэлжлэх хугацаа нь янз бүрийн зохиогчдын үзэж байгаагаар 5-7-10-14 хоног байна. Өдөр тутмын тун нь 30-60 мянган IU хооронд хэлбэлздэг. Эмчилгээ нь APTT (идэвхжүүлсэн хэсэгчилсэн тромбины хугацаа) ба цусны бүлэгнэлтийн хяналтан дор явагддаг бөгөөд энэ нь хэвийн хэмжээнээс 1.5-2 дахин их байх ёстой.
Гепариныг цуцлахаас 2-3 хоногийн өмнө тэд протромбины индексийг 50-70% -д байлгах эсвэл протромбины хугацааг 1.5-2 дахин уртасгах тунгаар шууд бус антикоагулянтууд (фенилин, кумадин гэх мэт) руу шилждэг. Фенилиныг эхний 2-3 хоногт 0.12-0.2 г, дараа нь өдөрт 0.03-0.06 г, Кумадин (варфарин) - эхний 2-3 хоногт 10-15 мг, дараа нь - 10 мг-аас бага тунгаар тогтооно. өдөр. Эмчилгээний эхний үе шатанд варфарин нь цусны бүлэгнэлтийн шинж чанарыг сайжруулдаг тул тэдгээрийг гепаринтай нэгэн зэрэг дор хаяж 5 хоног эмчилнэ.
Шууд бус антикоагулянтуудын эмчилгээг 1.5-6 сарын хугацаанд удаан хугацаагаар хийдэг.
HELA-ийн эмчилгээнд фибринолитик ба антикоагулянт эмчилгээнээс гадна бусад эмүүдийг хэрэглэдэг.
Их хэмжээний PE-ийн үед хүчтэй өвдөлт, цусны даралт буурах, мансууруулах өвдөлт намдаах эм (промедол 10 мг), адреномиметик (норепинефрин 1-15 мкг / мин, дараа нь 400 мкг / мин хурдтай допамин руу шилждэг) орно. ашигласан. бага молекул жинтэй декстранс (реополиглюкин 400-800 мл IV дусал), глюкокортикоид (120-150 мг хүртэл), зүрхний гликозид (коргликон 0.06% -1.0). Шаардлагатай бол эдгээр эмийг давтан хийдэг. Уушигны артерийн даралтыг бууруулах арга хэрэгсэл болгон эуфиллин 2.4% - 10.0 судсаар тийрэлтэт эсвэл дуслаар, no-shpu 2.0 x 2-3 удаа / м, папаверин 2% - 2, 0-ээс 2-3 удаа хэрэглэж болно. өдөр. Хүчилтөрөгчийн эмчилгээ хийдэг.
ХӨВЛӨГӨӨС СЭРГИЙЛЭХ
Мэс заслын болон эмчилгээний аль алиных нь бүх өвчтөнд уушигны эмболи үүсэхээс урьдчилан сэргийлэх шаардлагатай. PE-ээс анхан шатны урьдчилан сэргийлэх өвөрмөц бус аргыг бүх хэвтэн эмчлүүлэгчид хэрэглэх ёстой. Эдгээр нь өвчтөнийг аль болох эрт идэвхжүүлэх, хэвтрийн амрах хугацааг багасгах, доод мөчдийн уян хатан шахалт, хөлийг тусгай завсрын пневматик шахах, эсвэл дагаж мөрдөх шаардлагатай хүмүүст тусгай "хөл дөрөө" ашиглахаас бүрдэнэ. орны амралттай.
Эрсдэлтэй өвчтөнүүдэд (50-аас дээш настай, зүрхний дутагдал, хорт хавдар, доод мөчдийн венийн судаснууд, венийн тромбоз, уушигны эмболи, удаан хугацааны мэс заслын үйл ажиллагаа гэх мэт) үүнтэй зэрэгцэн антитромбогенийн эмийг хэрэглэнэ. урьдчилан сэргийлэх зорилгоор ашигладаг. Энэ зорилгоор гепарин (бага молекул жинтэй), аспирин бага тунгаар, бага молекул жинтэй декстранс хэрэглэдэг.
Урьдчилан сэргийлэх зорилгоор гепариныг өдөрт 2-3 удаа (уушигны эмболи үүсэх эрсдэлээс хамаарч) 5 мянган нэгжээр хэвлийн арьсан дор, тарилга нь мэс засал хийхээс 7-10 хоногийн өмнө эхэлж, өвчтөн бүрэн дайчлах хүртэл үргэлжилнэ. Орчин үеийн бага молекул жинтэй гепарин (фраксипарин, эноксапарин гэх мэт) эмийг хэрэглэх нь илүү тохиромжтой, учир нь тэдгээр нь антикоагулянт багатай, тромбогенийн эсрэг үйлчилгээтэй байдаг тул цусархаг хүндрэл үүсэх эрсдлийг нэмэгдүүлэхгүйгээр уушигны эмболизмын аюулыг бууруулдаг.
Мэс заслын эмнэлгүүдэд PE-ээс урьдчилан сэргийлэхийн тулд фраксипариныг мэс заслын өмнөх үед хэрэглэдэг бөгөөд мэс заслын дараах 3 хоногийн дотор эмчилгээний нийт хугацаа дор хаяж 7 хоног байна. Бэлдмэлийг өдөрт нэг удаа биеийн жингээс хамаарч 1.3-0.6 мл тунгаар хэрэглэнэ.
Бага тунгаар антиплателет үйлчилгээтэй аспириныг өдөрт 75-325 мг тунгаар удаан хугацаагаар тогтоодог.
Цусны реологийн шинж чанарыг сайжруулахын тулд бага молекул жинтэй декстраны хувьд реополиглюкиныг мэс заслын өмнөх болон дараах үеүүдэд судсаар дуслаар, тус бүр 400-800 мл-ээр хийдэг.
TZLL-ээс урьдчилан сэргийлэх хамгийн чухал арга хэмжээ бол доод мөчдийн венийн тромбофлебитийг цаг тухайд нь радикал эмчилгээ юм. PTLA-аас урьдчилан сэргийлэх мэс заслын аргуудыг боловсруулсан (бөөрний венийн нийлбэрийн түвшингээс доогуур доод хөндийн венийн гуяны судсыг боох, Teflon хавчаар тавих, тусгай шүүлтүүр ашиглах гэх мэт).
ТЕСТИЙН АСУУЛТ
- TELA-г тодорхойлно уу.
- PE-ийн үндсэн шалтгаан, эмгэг төрүүлэх механизмыг зааж өгнө үү.
- Уушигны эмболийн клиник хувилбаруудыг нэрлэнэ үү.
- PE-ийн эмнэлзүйн илрэлийг тайлбарлана уу.
- Энэ эмгэгийг оношлоход ямар нэмэлт судалгааны аргууд тусалдаг вэ?
- PE-ийг ямар өвчин, эмнэлзүйн хам шинжээр ялгах ёстой вэ?
- PE эмчилгээний үндсэн аргуудыг тайлбарлана уу.
- PE-ээс урьдчилан сэргийлэх ямар арга хэмжээг та мэдэх вэ?
ТЕСТИЙН МАЯГТ ДАХЬ ДААЛГАВАР
Нэг зөв хариултыг сонгоно уу.
1. PE-ийн хамгийн түгээмэл шалтгаан нь:
- Халдварт эндокардит.
- Улаан хоолойн varicose судлууд
- мөчдийн гүн венийн тромбофлебит.
- Тосгуурын фибрилляци
- Гуяны хүзүүний хугарал.
2. PE-ийн оношлогооны судалгааны хамгийн чухал арга бол:
- аускультатив
- Электрокардиографи
- Эхокардиоскоп.
- Рентген туяа.
- Ангиопульмонографи.
Олон зөв хариултыг сонгоно уу
3. PE нь дараахь шинж чанартай байдаг.
- Амьсгаадалт
- Тахикарди.
- Цус алдалт
- Артерийн гипертензи
- Өвдөлтийн синдром
4. Дараах шинж тэмдгүүд нь уушигны зүрхний цочмог хамшинжийг сулруулна.
- Эрүүний венийн хаван.
- Арьсны хөхрөлт.
- Гол судасны дээгүүр өргөлт II тон.
- Зүрхний баруун хилийн тэлэлт.
- Гурвалсан хавхлагын проекц дахь систолын шуугиан.
5. PE-ийн ЭКГ-д дараах шинж тэмдгүүд илэрдэг.
- SI, QIII
- V 1-3 хар тугалга дахь сөрөг Т долгион.
- III, AVF, V 1-3 хар тугалга дахь ST сегментийн өсөлт, I, II, AVL, V 5-6 хар тугалга дахь түүний бууралт.
- V 4-6 хар тугалгад хэвийн бус QS долгион
- Баруун зүрхний түгжрэлийн шинж тэмдэг.
6. PE нь цусны шинжилгээнд дараах өөрчлөлтүүдээр тодорхойлогддог.
- Лейкоцитоз.
- ESR нэмэгдэх.
- LDH H-ийн идэвхжил нэмэгдсэн.
- AST-ийн идэвхжил нэмэгддэг.
7. Уушигны эмболи үүсэхэд дараахь зүйлс нөлөөлнө.
- Уушигны гипертензи
- Уушигны цусны эргэлтийн зогсонги байдал.
- Цусны бүлэгнэлтийн тогтолцооны өсөлт.
- Жирэмслэлтээс хамгаалах дааврын бэлдмэл хэрэглэх.
9. Уушигны эмболи бүхий өвчтөнүүдийн эмчилгээнд дараахь зүйлийг хэрэглэнэ.
- Фнбринолитик.
- Викасол.
- Атнкоагулянтууд.
- Мансууруулах өвдөлт намдаах эм.
- Аминокапро хүчил.
ЗӨВ ХАРИУУД
1 - C; 2 - E; 3 - A, B, C, E; 4 - A, B, D, E; 5 - A, B, C, E; 6 -A,B,C; 7 - A, B, C, D"; 8 - A, C, E
Нөхцөл байдлын даалгавар:
1. Өвчтөн Г 59 настай. Нурууны нурууны зочид буудалд мэс засал хийснээс хойш мэс заслын дараах үе шатанд моторын горимыг өргөтгөхөд ажилчин-торнер: холимог шинж чанартай хурц амьсгал давчдах, цээжээр өвдөх.
Объектив байдлаар: өвчтөний ерөнхий байдал хүнд, цочромтгой, орондоо эргэлдэж, арьс нь дунд зэргийн чийгтэй, хөхрөлттэй. Амьсгал нь өнгөц, нэг минутанд 30 хүртэл амьсгал давчдах, аускультациар олон тооны чийглэг, бүдэг бадаг, тархай бутархай хуурай шуугиантай. Умайн хүзүүний судлууд хавдсан, зүүн талын II хавирга хоорондын зайд судасны цохилт илэрдэг. Зүрхний баруун хил хязгаарлагдмал байна. Аускультатив: уушигны артерийн дээгүүр хоёр дахь аялгууны өргөлт. Хэвлий нь зөөлөн, эпигастрийн бүсэд мэдрэмтгий байдаг. Элэг нь эргийн нумын ирмэгээс 2 см цухуйсан, ирмэг нь нягт, дунд зэрэг өвддөг.
1. Урьдчилсан оношийг тогтоох.
2. Хүлээгдэж буй үр дүнг харуулсан нэмэлт шалгалтын төлөвлөгөө гаргах.
3. Ялгаатай оношлогоо хийх.
4. Эмчилгээний тактикийг тодорхойлох
2. Төрөх гэж буй эмэгтэйд М. 35 настай, тогооч, эхний өнхрөх үед цээжинд өвдөж, амьсгал давчдах, ухаан алдаж байв. Өмнө нь жирэмслэхээс хамгаалах дааврын бэлдмэлийг тогтмол хэрэглэдэг байсан.
Объектив байдлаар: ерөнхий байдал хүнд, ухаан орсон, биеийн дээд хэсэгт хөх ягаан хөхрөлт ажиглагдаж байна. Нэг минутын дотор 30 хүртэл гүехэн амьсгалах. Аускультацийн үед амьсгал суларч, уушгины бүх гадаргуу дээр дунд, нарийн бөмбөлөг, дуу чимээгүй шуугиан дагалддаг. Умайн хүзүүний судаснууд хавдсан, судасны цохилт нэг минутанд 100 утас шиг, зүрхний чимээ шуугиантай. Цусны даралт 90/40 мм м.у.б. Хэвлий томорч, тэмтрэлтээр харах боломжгүй.
- Урьдчилсан онош тавих.
- Урьдчилсан үр дүнг харуулсан нэмэлт шалгалтын төлөвлөгөө гаргах.
- Ялгаатай оношлогоо хийх.
- Эмчилгээний стратегийг тодорхойлох.
- Өвчтөний тавилан, хөдөлмөрийн чадварыг үнэлэх.
Уран зохиол
6. Голубков В.А., Нуднов Н.В., Лагуга Е.Я., Уушигны эмболизмын орчин үеийн оношлогооны талаар. Cl. анагаах ухаан.1990, - 12, - S. 26-29.
7. Злочевский П.М. Уушигны эмболи. М. - 1978 он.
8. Мазаев П.Н., Куницын Д.В. Уушигны эмболизмын клиник ба рентген оношлогоо. М. - 1979 он.
9. Майошенко Л.А., Леонтьев С.Г., Познякова И.Н. Уушигны эмболи нь эмнэлгийн ерөнхий асуудал юм. Оросын анагаах ухааны сэтгүүл - 1U99. - No 13. -S.6P-Y15.
10. Удирдамж боловч уушиг судлал / Паул хэвлэл. Н.Л.Путова, Г.Б.Фсдоссва нар. Л., Анагаах ухаан, - 1984.-С. 388-398.
11. Сидоренко Б.А., Преображенский Д.В. Антитромботик эмийн эмнэлзүйн хэрэглээ. M. 1997. С.
12. Fried M., Grines S. Кардиологи нь хүснэгтийн хүснэгтэд байна. М. 1996 он.
13. Шэхтэр Л.И. Уушигны артерийн тромбоэмболизм (PE). Хонгор минь. Радиологи. 1991.- No 4., х. 58.
14. Чазова И.Е. Уушигны кортикал өвчнийг эмчлэх орчин үеийн хандлага. Оросын анагаах ухааны сэтгүүл. - 2000, - No2, - S. 83-86.
ТАНИЛЦУУЛГА 3
ЭТИОЛОГИ, ӨВГӨГЧИД 3
КЛИНИК TELA 5
ТӨВДӨНИЙ ОНОШЛОХ АРГА 8
PATE 10-ийн ЯЛГААН ОНОШЛОГОО
ПАТЭТИЙН ЭМЧИЛГЭЭ 12
ПЕТРАЛИЙН УРЬДЧИЛАН СЭРГИЙЛЭХ 14
ХЯНАЛТЫН АСУУЛТ 15
ТЕСТИЙН МАЯГТ 16 дахь ДААЛГАВАР
СУДАЛГАА 18
Уран зохиол 19
Захиалга 953. Тохируулга 200. Ярославль мужийн хэвлэх үйлдвэрт хэвлэв.